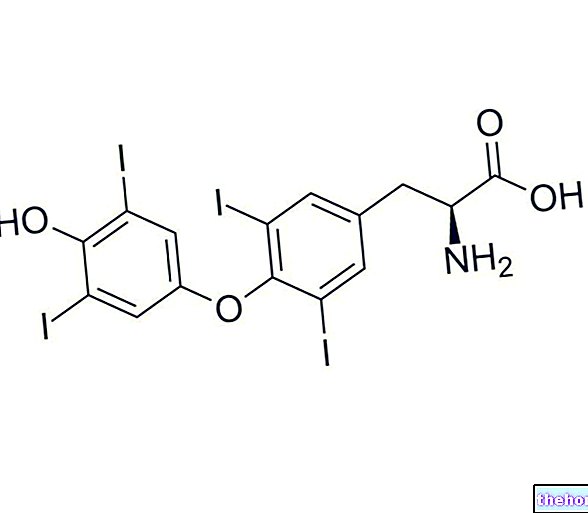
Selalunya akibat daripada jenis ubat tertentu, sindrom Stevens-Johnson kadang-kadang disebabkan oleh jangkitan atau faktor lain.
Pengelupasan kulit adalah salah satu ciri khas sindrom yang dimaksudkan; Pesakit yang menjalani perkembangannya biasanya dimasukkan ke hospital dan menjalani rawatan dan rawatan sokongan yang diperlukan. Sekiranya sindrom disebabkan oleh ubat-ubatan, pengambilannya harus segera dihentikan.
Sekiranya didiagnosis segera, prognosis pada amnya baik.
dan selaput lendir (nekrolisis) yang akibatnya boleh menjadi sangat serius.
Kejadian tahunan sindrom Stevens-Johnson adalah sekitar 1-5 / 1,000,000, oleh itu untungnya ini adalah reaksi yang sangat jarang berlaku.
Beberapa sumber menganggap sindrom Stevens-Johnson sebagai varian terhad nekrolisis epidermis toksik (atau sindrom Lyell, jenis eritema polimorfik tertentu), yang dicirikan oleh simptomologi yang serupa tetapi lebih luas dan teruk daripada sindrom Stevens-Johnson.
Sindrom Stevens-Johnson dan Necrolysis Epidermal Beracun: apakah perbezaannya?
Gambar simptom sindrom Stevens-Johnson dan nekrolisis epidermis toksik sangat serupa antara satu sama lain. Kedua-duanya dicirikan oleh pemusnahan dan pemusnahan kulit seterusnya yang, bagaimanapun, pada objek sindrom artikel mempengaruhi kawasan badan yang terhad (kurang daripada 10% dari seluruh permukaan badan); semasa dalam nekrolisis epidermis toksik, ia mempengaruhi kawasan kulit yang lebih besar (lebih daripada 30% permukaan badan).
Penglibatan 15% hingga 30% permukaan kulit, sebaliknya, dianggap sebagai pertindihan antara sindrom Stevens-Johnson dan nekrolisis epidermis toksik.
(seperti, misalnya, co-trimoxazole dan sulfasalazine);Sebab-Sebab Lain
Sebab-sebab lain yang mungkin berlaku untuk permulaan sindrom Stevens-Johnson adalah:
- Jangkitan virus atau bakteria (khususnya, dijangkiti oleh Mycoplasma radang paru-paru);
- Pentadbiran beberapa jenis vaksin;
- Penyakit Graft-Versus-Host (atau GVHD).
Orang apa yang berisiko menghidap Sindrom Stevens-Johnson?
Risiko menghidap sindrom Stevens-Johnson lebih besar:
- Pada pesakit HIV dan AIDS yang positif;
- Pada pesakit dengan sistem imun yang terganggu (contohnya, disebabkan oleh ubat);
- Pada pesakit dengan jangkitan yang disebabkan oleh Pneumocystis jirovecii;
- Pada pesakit dengan lupus eritematosus sistemik;
- Pada pesakit yang menderita penyakit rematik kronik;
- Pada pesakit dengan sejarah sebelumnya sindrom Stevens-Johnson.
Akhirnya, hipotesis kewujudan kecenderungan genetik tertentu terhadap perkembangan sindrom Stevens-Johnson juga telah dikemukakan.
;
Pada tahap ini, banyak pesakit juga mungkin mengalami sensasi terbakar yang tidak dapat dijelaskan dan / atau sakit pada kulit.
Sekiranya sindrom Stevens-Johnson disebabkan oleh ubat, gejala prodromal di atas muncul dalam 1-3 minggu setelah memulakan terapi.Gejala kulit dan mukosa di bawah ini dijelaskan, bagaimanapun, muncul selepas 4-6 minggu dari awal yang sama.
Gejala yang mempengaruhi kulit dan membran mukus
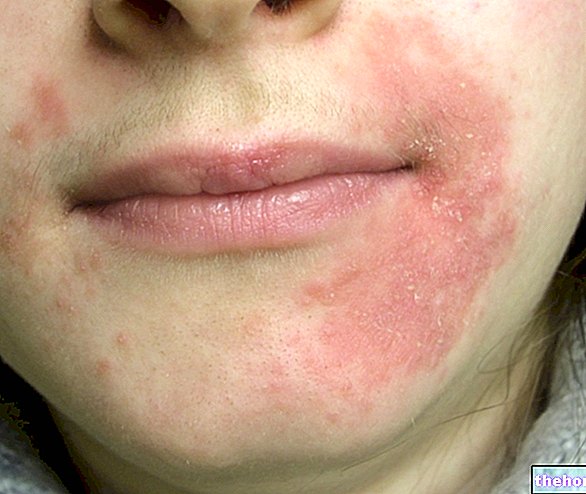
Selepas bermulanya gejala prodromal yang disebutkan di atas, gejala yang mempengaruhi kulit dan membran mukus timbul. Mereka bermula dengan "ruam rata dan merah yang biasanya bermula pada wajah, leher dan batang badan dan kemudian merebak ke seluruh badan. Dalam kes spesifik sindrom Stevens-Johnson, ruam ini mempengaruhi kurang dari 10% permukaan. perbadanan.
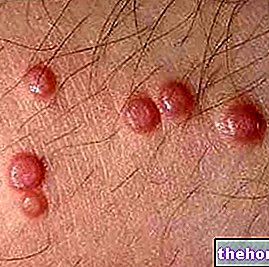
Kemunculan ruam diikuti dengan pembentukan lepuh yang cenderung terkelupas dalam 1-3 hari. Lepuh juga boleh muncul di alat kelamin, tangan, kaki; ia terjadi pada membran mukus (contohnya, di mulut, tekak, dan lain-lain) dan mungkin melibatkan epitelia dalaman, seperti saluran udara, saluran kencing, dan lain-lain. Mata juga secara amnya terjejas oleh pembentukan lepuh dan kerak: bengkak, merah dan sakit.
Selain kulit mengelupas, kuku dan rambut gugur juga dapat dialami.
Jelas sekali, dalam keadaan seperti itu, pesakit merasakan kesakitan yang sangat besar yang berkaitan dengan "pembengkakan yang sama ketara. Selanjutnya, bergantung pada kawasan di mana lepuh terbentuk dan di mana deskamasi berlaku, pesakit mungkin mengalami kesukaran bernafas, kesukaran membuang air kecil, kesukaran menjaga mata terbuka, sukar menelan, bercakap, makan dan juga minum.
Komplikasi Sindrom Stevens-Johnson
Komplikasi sindrom Stevens-Johnson berlaku terutamanya disebabkan oleh nekrosis dan pengelupasan kulit dan membran mukus seterusnya. Kekurangan fungsi penghalang yang biasanya dilakukan oleh kulit, sebenarnya, seseorang dapat menghadapi:
- Kehilangan elektrolit dan cecair secara besar-besaran;
- Kontraksi pelbagai jenis jangkitan (bakteria, virus, kulat, dll) yang juga boleh menyebabkan sepsis.
Komplikasi serius lain ialah "permulaan" kekurangan yang mempengaruhi pelbagai organ (kekurangan multiorgan).
kulit mengakibatkan pemeriksaan histologi, walaupun ini bukan prosedur yang sering dilakukan.
Malangnya, diagnosis awal, ketika sindrom masih di peringkat awal dan muncul dengan gejala prodromal, tidak selalu mungkin. Sebenarnya, kerana gejala-gejala ini agak tidak spesifik, "penilaian yang salah" dapat dihadapi, dengan kelewatan akibatnya dalam mengenal pasti penyebab sebenar ketidakselesaan pesakit.
Penyakit apa yang tidak boleh dikelirukan oleh Sindrom Stevens-Johnson?
Manifestasi dan gejala yang disebabkan oleh sindrom Stevens-Johnson mungkin serupa dengan yang disebabkan oleh penyakit lain yang melibatkan kulit dan selaput lendir, yang mana ia tidak boleh dikelirukan. Lebih terperinci, diagnosis pembezaan mesti dibuat berkaitan dengan:
- Dell "eritema polimorfik kecil dan utama;
- Necrolysis epidermis toksik atau sindrom Lyell, jika anda suka;
- Sindrom kejutan toksik;
- Dermatitis pengelupasan;
- Pemphigus.
Sekiranya sindrom ini disebabkan oleh pengambilan ubat, rawatan dengan ubat tersebut harus dihentikan dengan segera.
Malangnya, walaupun terdapat beberapa ubat yang dapat diberikan untuk menghentikan perkembangan sindrom, tidak ada penawar yang nyata untuk sindrom Stevens-Johnson. Bagaimanapun, pesakit yang dimasukkan ke hospital kerana sindrom tersebut mesti mendapat rawatan sokongan yang mencukupi.
Terapi Sokongan
Penjagaan sokongan sangat penting untuk memastikan kelangsungan hidup pesakit. Mungkin berbeza mengikut keadaan yang terakhir.
- Cecair dan elektrolit yang hilang perlu diberikan secara parenteral. Perkara yang sama berlaku untuk pemakanan jika pesakit tidak dapat menampungnya secara bebas kerana luka yang dilaporkan pada kulit dan membran mukus mulut, tekak, dll.
- Pesakit dengan penglibatan mata perlu menjalani lawatan pakar dan menjalani rawatan yang disasarkan untuk mencegah, atau sekurang-kurangnya membatasi, kerosakan yang disebabkan oleh sindrom tersebut.
- Luka kulit yang khas dari sindrom Stevens-Johnson perlu dirawat setiap hari dan dirawat dengan cara yang sama seperti luka bakar.
- Sekiranya terdapat jangkitan sekunder, perlu dilakukan rawatan yang terakhir, dengan menetapkan terapi yang sesuai untuk melawan patogen (menggunakan, misalnya, ubat antibiotik - dengan syarat tidak diketahui menyebabkan sindrom tersebut - ubat antijamur, dll).
Dadah untuk Mengurangkan Tempoh Sindrom Stevens-Johnson
Dalam usaha menghentikan sindrom Stevens-Johnson atau dalam mana-mana mengurangkan tempohnya, adalah mungkin untuk menggunakan ubat-ubatan, seperti:
- Ciclosporin, diberikan untuk menghalang tindakan sel T.
- Kortikosteroid untuk penggunaan sistemik, untuk mengurangkan tindakan sistem imun, tetapi pada masa yang sama berguna untuk mengatasi kesakitan.
- Imunoglobulin IV (IgEV) pada dos tinggi; ditadbir lebih awal. Mereka harus menahan aktiviti antibodi dan menyekat tindakan ligan reseptor FAS.
Walau bagaimanapun, penggunaan ubat-ubatan ini adalah subjek yang berbeza pendapat di antara doktor.
Penggunaan kortikosteroid, sebenarnya, berkorelasi dengan peningkatan kematian dan dapat memicu permulaan jangkitan atau menutup kemungkinan sepsis; walaupun ubat-ubatan tersebut telah menunjukkan keberkesanan dalam memperbaiki luka mata.
Begitu juga, walaupun pemberian IgEV memungkinkan untuk memperoleh hasil awal yang baik, menurut ujian klinikal dan analisis retrospektif, hasil akhir yang diperoleh adalah bertentangan. Sebenarnya, dari eksperimen dan analisis ini, menunjukkan bahawa IgEV bukan sahaja tidak berkesan tetapi berpotensi dihubungkan dengan peningkatan kematian.
Rawatan Lain
Dalam beberapa kes, plasmapheresis juga dapat dilakukan, untuk menghilangkan residu metabolit reaktif ubat dan antibodi yang dapat menjadi penyebab pencetus sindrom Stevens-Johnson.
Walau bagaimanapun, rawatan yang paling sesuai untuk setiap pesakit akan dibuat oleh doktor berdasarkan keadaan yang sama dan berdasarkan tahap di mana sindrom Stevens-Johnson berada ketika ia didiagnosis.