Bahan aktif: Sunitinib
SUTENT 12.5 mg kapsul keras
SUTENT 25 mg kapsul keras
SUTENT 37.5 mg kapsul keras
SUTENT 50 mg kapsul keras
Petunjuk Mengapa Sutent digunakan? Untuk apa itu?
Sutent mengandungi bahan aktif sunitinib, yang merupakan penghambat protein kinase. Ia digunakan untuk mengobati kanser dengan mencegah aktiviti sekumpulan protein tertentu yang diketahui terlibat dalam pertumbuhan dan penyebaran sel barah.
Sutent hanya akan diresepkan kepada anda oleh doktor yang berpengalaman dalam penggunaan ubat-ubatan barah.
Sutent digunakan untuk merawat orang dewasa dengan jenis kanser berikut:
- Kanser stroma gastrointestinal (GIST), sejenis barah perut dan usus, sekiranya imatinib (ubat antikanker lain) tidak lagi berfungsi atau tidak boleh diambil lagi.
- Kanser buah pinggang metastatik (MRCC), sejenis barah buah pinggang yang telah merebak ke bahagian lain badan.
- Tumor neuroendokrin pankreas (pNET) (tumor sel penghasil hormon pankreas) yang berkembang atau tidak dapat disembuhkan
. Sekiranya anda tidak pasti bagaimana Sutent berfungsi atau mengapa ubat ini diresepkan untuk anda, tanyakan kepada doktor anda.
Kontraindikasi Bila Sutent tidak boleh digunakan
Jangan ambil Sutent:
- Sekiranya anda alah kepada sunitinib atau bahan-bahan lain dari ubat ini (disenaraikan dalam bahagian 6).
Langkah berjaga-jaga untuk penggunaan Apa yang perlu anda ketahui sebelum mengambil Sutent
Beritahu doktor anda sebelum mengambil Sutent:
- Sekiranya anda mempunyai tekanan darah tinggi. Sutent boleh menyebabkan tekanan darah anda meningkat. Doktor anda mungkin memeriksa tekanan darah anda semasa anda mengambil Sutent dan perlu mengambil ubat untuk menurunkan tekanan darah anda jika perlu.
- Sekiranya anda mempunyai atau mengalami gangguan darah, masalah pendarahan atau lebam. Rawatan dengan Sutent dapat meningkatkan risiko pendarahan, perubahan jumlah sel darah tertentu yang kekurangannya menyebabkan anemia atau mempengaruhi kemampuan darah untuk membeku. Risiko pendarahan mungkin lebih tinggi jika anda mengambil warfarin atau acenocoumarol, ubat-ubatan yang menipiskan darah untuk mencegah pembekuan darah. Beritahu doktor anda jika anda mengalami pendarahan semasa mengambil Sutent.
- Sekiranya anda mempunyai masalah jantung. Sutent boleh menyebabkan masalah jantung. Beritahu doktor anda jika anda merasa sangat letih, sesak nafas atau kaki dan pergelangan kaki yang bengkak.
- Sekiranya anda mengalami perubahan irama jantung yang tidak normal. Sutent boleh menyebabkan perubahan pada irama jantung. Semasa anda dirawat dengan Sutent, doktor anda mungkin melakukan elektrokardiogram untuk menilai sejauh mana perubahan ini. Beritahu doktor anda jika anda merasa pening, pingsan atau degupan jantung yang tidak normal semasa mengambil Sutent.
- Sekiranya anda baru-baru ini mempunyai masalah dengan pembekuan darah di urat dan / atau arteri anda (jenis saluran darah), termasuk strok, serangan jantung, embolisme atau trombosis. Segera hubungi doktor jika anda mengalami simptom seperti sesak dada atau sakit, sakit di lengan, belakang, leher atau rahang, sesak nafas, mati rasa atau kelemahan pada satu sisi badan, berjalan goyah, sakit semasa rawatan dengan Sutent. Sakit kepala atau pening.
- Sekiranya anda mempunyai masalah tiroid. Sutent boleh menyebabkan masalah tiroid. Beritahu doktor anda jika anda merasa letih dengan lebih mudah semasa anda mengambil Sutent, biasanya berasa lebih sejuk daripada orang lain, atau suara anda turun. Fungsi tiroid harus diperiksa sebelum mengambil Sutent dan secara berkala semasa anda mengambil ubat. Sekiranya tiroid tidak menghasilkan hormon tiroid yang mencukupi, mungkin perlu mengambil hormon tiroid pengganti.
- Sekiranya anda mempunyai atau mempunyai masalah dengan pankreas atau pundi hempedu anda. Beritahu doktor anda jika anda mendapat tanda dan gejala berikut: sakit perut (perut atas), mual, muntah dan demam.Mereka mungkin disebabkan oleh "radang pankreas atau pundi hempedu.
- Sekiranya anda pernah atau pernah mengalami masalah hati. Beritahu doktor anda jika anda mengalami tanda-tanda dan gejala masalah hati berikut semasa rawatan dengan Sutent: gatal, menguning kulit atau mata, urin gelap dan sakit atau rasa tidak selesa di bahagian kanan atas perut. Doktor anda harus melakukan ujian untuk memeriksa fungsi hati sebelum dan semasa rawatan dengan Sutent, dan sesuai secara klinikal.
- Sekiranya anda pernah atau pernah mengalami masalah buah pinggang. Doktor akan memantau fungsi buah pinggang.
- Sekiranya anda akan menjalani pembedahan atau menjalani pembedahan baru-baru ini. Sutent boleh mempengaruhi cara penyembuhan luka anda. Umumnya jika anda akan menjalani operasi, anda harus berhenti menggunakan Sutent. Doktor anda akan memutuskan bila hendak memulakan rawatan Sutent lagi.
- Sebaiknya lakukan pemeriksaan gigi sebelum memulakan rawatan dengan Sutent.
- jika anda mengalami atau mengalami sakit di mulut, gigi dan / atau rahang, bengkak atau luka di mulut, mati rasa atau rasa berat pada rahang, atau kehilangan gigi, beritahu doktor dan doktor gigi anda dengan segera.
- jika anda menjalani rawatan pergigian invasif atau pembedahan pergigian, beritahu doktor anda bahawa anda sedang dirawat dengan Sutent, terutamanya jika anda juga mengambil bifosfonat intravena atau sebelumnya. Bisphosphonates adalah ubat yang digunakan untuk mencegah komplikasi tulang yang mungkin diresepkan untuk masalah perubatan lain.
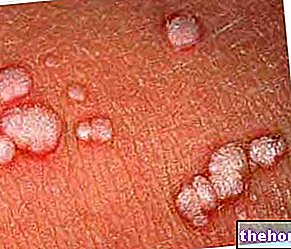
- Sekiranya anda pernah atau pernah mengalami gangguan tisu kulit dan subkutan. 'Gangrenous pyoderma' (ulserasi kulit yang menyakitkan) atau 'nekrotizing fasciitis' (jangkitan kulit / tisu lembut yang cepat merebak yang boleh membawa maut) mungkin berlaku semasa rawatan dengan ubat ini. Penghentian rawatan. Tindak balas kulit yang serius (Stevens-Johnson sindrom, nekrolisis epidermis toksik, eritema multiforme) telah dilaporkan dengan penggunaan sunitinib, pada mulanya muncul di batang sebagai bintik-bintik berbentuk sasaran kemerahan atau tompok bulat, selalunya terdapat lepuh di bahagian tengah. Reaksi boleh berlanjutan hingga melepuh atau mengelupas kulit secara meluas, dan boleh membawa maut. Sekiranya anda mengalami ruam atau gejala kulit ini, berjumpa doktor dengan segera.
- Sekiranya anda pernah atau pernah mengalami sawan. Beritahu doktor anda secepat mungkin jika anda mempunyai tekanan darah tinggi, sakit kepala, kehilangan penglihatan.
- Sekiranya anda menghidap diabetes. Tahap gula darah harus diperiksa secara berkala pada pasien diabetes untuk melihat apakah dos ubat diabetes perlu diubah untuk meminimumkan risiko gula darah rendah.
Kanak-kanak dan remaja
Sutent tidak ditunjukkan untuk pesakit di bawah 18 tahun. Sutent belum dipelajari pada kanak-kanak dan remaja.
Interaksi Ubat atau makanan mana yang boleh mengubah kesan Sutent
Beritahu doktor atau ahli farmasi anda jika anda mengambil, baru-baru ini mengambil atau mungkin mengambil ubat lain, termasuk yang dibeli tanpa preskripsi dan yang tanpa preskripsi.
Sebilangan ubat boleh mengubah tahap Sutent dalam badan. Anda harus memberitahu doktor anda jika anda mengambil ubat yang mengandungi bahan aktif berikut:
- ketoconazole, itraconazole - digunakan untuk merawat jangkitan kulat
- eritromisin, klaritromisin, rifampisin - digunakan untuk merawat jangkitan
- ritonavir - digunakan untuk merawat AIDS
- dexamethasone - kortikosteroid yang digunakan untuk beberapa keadaan
- phenytoin, carbamazepine, phenobarbital - digunakan untuk merawat epilepsi dan keadaan neurologi lain
- sediaan herba yang mengandungi St. John's wort (Hypericum perforatum) - digunakan untuk merawat kemurungan dan kegelisahan
Suten dengan makanan dan minuman
Pengambilan jus limau gedang harus dielakkan semasa rawatan dengan Sutent.
Amaran Penting untuk mengetahui bahawa:
Kehamilan dan penyusuan
Sekiranya anda hamil atau mengesyaki bahawa anda hamil, sila beritahu doktor anda.
Sutent tidak boleh digunakan semasa mengandung kecuali jika diperlukan. Doktor anda akan membincangkan kemungkinan risiko rawatan Sutent semasa kehamilan.
Sekiranya kehamilan boleh dilakukan, anda mesti menggunakan kaedah kontrasepsi yang boleh dipercayai semasa dirawat dengan Sutent.
Sekiranya anda menyusu, sila beritahu doktor anda. Anda tidak boleh menyusu semasa dirawat dengan Sutent.
Memandu dan menggunakan mesin
Sekiranya anda merasa pening atau letih yang luar biasa, berhati-hatilah semasa memandu atau menggunakan mesin.
Dos, Kaedah dan Masa Pentadbiran Cara menggunakan Suten: Posologi
Sentiasa ambil ubat ini tepat seperti yang diberitahu oleh doktor anda.
Sekiranya ragu-ragu, berjumpa doktor. Doktor anda akan menetapkan dos yang tepat untuk anda, berdasarkan jenis barah yang perlu anda rawat. Sekiranya anda dirawat GIST atau MRCC, dos biasa adalah 50 mg sekali sehari untuk diminum selama 28 hari (4 minggu), diikuti dengan rehat 14 hari (2 minggu) (tanpa ubat), dalam kitaran 6 minggu. Sekiranya anda dirawat untuk pNET, dos biasa ialah 37.5 mg sekali sehari, tanpa tempoh rehat. Doktor anda akan menentukan dos yang anda perlukan dan bila hendak menghentikan rawatan Sutent. Suten boleh diambil dengan atau tanpa makanan.
Overdosis Apa yang perlu dilakukan jika anda mengambil terlalu banyak Sutent
Sekiranya anda mengambil lebih banyak Sutent daripada yang sepatutnya
Sekiranya anda tidak sengaja mengambil terlalu banyak kapsul, segera berjumpa doktor. Perhatian perubatan mungkin diperlukan
Sekiranya anda terlupa mengambil Sutent
Jangan mengambil dos berganda untuk menebus dos yang dilupakan.
Kesan Sampingan Apakah kesan sampingan dari Sutent
Seperti semua ubat, ubat ini boleh menyebabkan kesan sampingan, walaupun tidak semua orang mendapatnya.
Segera hubungi doktor anda sekiranya anda mengalami kesan sampingan yang serius (lihat juga Apa yang perlu anda ketahui sebelum anda mengambil Sutent):
Masalah jantung. Beritahu doktor anda jika anda merasa sangat letih, sesak nafas atau kaki dan pergelangan kaki yang bengkak. Ini boleh menjadi gejala masalah jantung seperti kegagalan jantung dan masalah otot jantung (kardiomiopati).
Masalah paru-paru atau pernafasan. Beritahu doktor anda jika anda mengalami batuk, sakit dada, tiba-tiba sesak nafas atau batuk darah. Ini mungkin merupakan gejala emboli paru yang berlaku ketika pembekuan darah bergerak ke paru-paru.
Masalah buah pinggang. Beritahu doktor anda jika anda mengalami "frekuensi yang diubah atau ketiadaan kencing, yang mungkin merupakan gejala" kegagalan buah pinggang.
Berdarah. Beritahu doktor anda dengan segera sekiranya anda mengalami gejala berikut atau masalah pendarahan yang serius semasa mengambil Sutent: bengkak, sakit perut (perut); muntah dengan darah; najis gelap dan melekit; sakit kepala atau perubahan status mental, batuk darah atau dahak dengan darah dari paru-paru atau saluran udara.
Kehancuran tumor menyebabkan perforasi usus. Beritahu doktor anda jika anda mengalami sakit usus yang teruk, demam, mual, muntah, darah dalam tinja atau perubahan tabiat usus.
Kesan sampingan lain yang mungkin berlaku dengan Sutent adalah:
Kesan sampingan yang sangat biasa (boleh mempengaruhi lebih daripada 1 dari 10 orang)
- Pengurangan bilangan platelet, sel darah merah dan / atau sel darah putih (mis. Neutrofil).
- Sesak nafas
- Tekanan darah tinggi.
- Keletihan yang berlebihan, kehilangan kekuatan.
- Bengkak disebabkan oleh cecair di bawah kulit dan sekitar mata, ruam alergi yang mendalam.
- Kesakitan / kerengsaan mulut, sakit / keradangan / mulut kering, gangguan rasa, sakit perut, mual, muntah, cirit-birit, sembelit, sakit perut / bengkak, kehilangan / pengurangan selera makan.
- Mengurangkan aktiviti kelenjar tiroid (hipotiroidisme).
- Pening
- Sakit kepala.
- Hidung berdarah.
- Sakit belakang, sakit sendi.
- Sakit di lengan dan kaki.
- Menguning kulit / perubahan warna kulit, pigmentasi kulit yang berlebihan, perubahan warna pada rambut, ruam pada tapak tangan dan tapak kaki, ruam, kulit kering.
- Batuk.
- Demam.
- Kesukaran untuk tertidur.
Kesan sampingan yang biasa (boleh mempengaruhi 1 hingga 10 dalam 100 orang)
- Pembentukan bekuan di saluran darah.
- Bekalan darah tidak mencukupi ke otot jantung, kerana penyumbatan atau penyempitan arteri koronari.
- Sakit dada.
- Mengurangkan jumlah darah yang dipam oleh jantung.
- Pengekalan cecair juga di sekitar paru-paru.
- Jangkitan.
- Mengurangkan tahap gula dalam darah. Sekiranya anda mengalami tanda-tanda dan gejala gula darah rendah: Beritahu doktor anda secepat mungkin jika anda mengalami keletihan, berdebar-debar, berpeluh, kelaparan dan kehilangan kesedaran.
- Kehilangan protein dalam air kencing, yang kadang-kadang menyebabkan pembengkakan.
- Sindrom selesema.
- Ujian darah yang tidak normal, termasuk tahap enzim hati dan pankreas.
- Tahap asid urik yang tinggi dalam darah.
- Buasir, sakit rektum, pendarahan gusi, kesukaran menelan atau ketidakupayaan untuk menelan.
- Sensasi terbakar atau menyakitkan di lidah, keradangan lapisan saluran pencernaan, lebihan gas di perut atau usus.
- Pengurangan berat.
- Sakit muskuloskeletal (sakit pada otot dan tulang), kelemahan otot, keletihan otot, sakit otot, kekejangan otot.
- Kekeringan hidung, kesesakan hidung.
- Koyakan berlebihan.
- Perubahan kepekaan kulit, kulit kering, gatal-gatal, mengelupas dan radang kulit, lecet, jerawat, perubahan warna kuku, keguguran rambut.
- Sensasi tidak normal di hujung kaki.
- Pengurangan / peningkatan kepekaan yang berlebihan, terutamanya ketika menyentuh.
- Melecur di perut.
- Kekeringan.
- Kemerahan muka.
- Perubahan warna air kencing.
- Kemurungan.
- Menggigil.
Kesan sampingan yang tidak biasa (boleh mempengaruhi 1 hingga 10 dalam 1,000 orang)
- Jangkitan tisu lembut, termasuk di kawasan anogenital, berpotensi mengancam nyawa. Segera hubungi doktor anda jika anda mengalami gejala jangkitan di sekitar luka kulit, termasuk demam, sakit, kemerahan, bengkak, atau saluran nanah atau darah.
- Pukulan.
- Serangan jantung disebabkan oleh gangguan bekalan darah ke jantung yang terganggu atau berkurang.
- Perubahan aktiviti elektrik jantung atau irama jantung yang berubah.
- Cecair di sekitar jantung (efusi perikardial).
- Kekurangan hepatik.
- Sakit di perut (perut) disebabkan oleh "radang pankreas.
- Pemusnahan tumor menyebabkan perforasi usus.
- Keradangan (bengkak dan kemerahan) pundi hempedu dengan atau tanpa batu yang berkaitan.
- Saluran komunikasi yang tidak normal antara dua rongga badan atau dengan kulit.
- Sakit di mulut, gigi dan / atau rahang, bengkak atau kerengsaan di mulut, mati rasa atau rasa berat pada rahang, atau kehilangan gigi. Ini boleh menjadi tanda dan gejala kecederaan pada tulang rahang / rahang (osteonecrosis). Beritahu doktor dan doktor gigi anda dengan segera sekiranya anda mendapat tanda-tanda dan gejala ini.
- Pengeluaran hormon tiroid yang berlebihan mengakibatkan peningkatan metabolisme. Masalah dengan penyembuhan luka selepas pembedahan.
- Peningkatan enzim otot dalam darah (kreatin fosfokinase).
- Tindak balas yang tidak sesuai dan berlebihan terhadap alergen.
Kesan sampingan yang jarang berlaku (boleh mempengaruhi 1 hingga 10 dalam 10,000 orang)
- Reaksi teruk pada kulit dan / atau membran mukus (sindrom Stevens-Johnson, nekrolisis epidermis toksik, eritema multiforme).
- Tumor Lysis Syndrome (TLS) - TLS merangkumi sekumpulan komplikasi metabolik yang boleh berlaku semasa rawatan barah. Mereka disebabkan oleh kerosakan produk sel barah yang terjejas dan boleh merangkumi: mual, sesak nafas, degupan jantung tidak teratur, kekejangan otot, kejang, kencing mendung dan keletihan yang berkaitan dengan hasil ujian makmal yang tidak normal (kadar kalium, asid urik dan asid fosforik yang tinggi dan tahap kalsium darah rendah) yang boleh menyebabkan perubahan fungsi ginjal dan kegagalan buah pinggang akut.
- Pemecahan otot yang tidak normal yang boleh menyebabkan masalah buah pinggang (rhabdomyolysis).
- Fungsi otak terganggu yang boleh menyebabkan pelbagai gejala, seperti sakit kepala, kekeliruan, kejang dan kehilangan penglihatan (sindrom leukoencephalopathy posterior terbalik).
- Ulserasi kulit yang menyakitkan (pyoderma gangren).
- Keradangan hati (hepatitis).
- Keradangan kelenjar tiroid.
Melaporkan kesan sampingan
Sekiranya anda mendapat kesan sampingan, berbincanglah dengan doktor anda. Ini termasuk kemungkinan kesan sampingan yang tidak disenaraikan dalam risalah ini. Anda juga boleh melaporkan kesan sampingan secara langsung melalui sistem pelaporan nasional yang disenaraikan dalam Lampiran V. Dengan melaporkan kesan sampingan, anda dapat membantu memberikan lebih banyak maklumat mengenai keselamatan ubat ini.
Tamat Tempoh dan Pengekalan
- Jauhkan ubat ini dari pandangan dan jangkauan kanak-kanak.
- Jangan gunakan ubat ini selepas tarikh luput yang tertera di kadbod dan pada label selepas "TAMBAHAN". Tarikh luput merujuk pada hari terakhir bulan tersebut.
- Produk ubat ini tidak memerlukan syarat penyimpanan khas.
- Jangan gunakan ubat ini jika anda melihat bahawa bungkusan itu rosak atau menunjukkan tanda-tanda gangguan.
Jangan buang ubat melalui air buangan atau sampah rumah. Tanya ahli farmasi anda bagaimana membuang ubat yang tidak lagi anda gunakan. Ini akan membantu melindungi alam sekitar.
Apa yang mengandungi Sutent
Kapsul keras 12.5 mg Sutent
Bahan aktifnya adalah sunitinib. Setiap kapsul mengandungi sunitinib malate bersamaan dengan 12.5 mg sunitinib.
Bahan-bahan lain adalah:
- Kandungan kapsul: manitol (E421), natrium croscarmellose, povidone (K-25) dan magnesium stearat.
- Cangkang kapsul: gelatin, oksida besi merah (E172) dan titanium dioksida (E171).
- Dakwat: shellac, propilena glikol, natrium hidroksida, povidone dan titanium dioksida (E171).
Kapsul keras 25 mg jahitan
Bahan aktifnya adalah sunitinib. Setiap kapsul mengandungi sunitinib malate bersamaan dengan 25 mg sunitinib.
Bahan-bahan lain adalah:
- Kandungan kapsul: manitol (E421), natrium croscarmellose, povidone (K-25) dan magnesium stearat.
- Cangkang kapsul: gelatin, titanium dioksida (E171), besi oksida kuning (E172), oksida besi merah (E172), oksida besi hitam (E172).
- Dakwat: shellac, propilena glikol, natrium hidroksida, povidone dan titanium dioksida (E171)
Kapsul keras Sutent 37.5 mg
Bahan aktifnya adalah sunitinib. Setiap kapsul mengandungi sunitinib malate bersamaan dengan 37.5 mg sunitinib.
Bahan-bahan lain adalah:
- Kandungan kapsul: manitol (E421), natrium croscarmellose, povidone (K-25) dan magnesium stearat.
- Cangkang kapsul: gelatin, titanium dioksida (E171), oksida besi kuning (E172).
- Dakwat: shellac, propilena glikol, kalium hidroksida, oksida besi hitam (E172).
Kapsul keras 50 mg jahitan
Bahan aktifnya adalah sunitinib. Setiap kapsul mengandungi sunitinib malate bersamaan dengan 50 mg sunitinib.
Bahan-bahan lain adalah:
- Kandungan kapsul: manitol (E421), natrium croscarmellose, povidone (K-25) dan magnesium stearat.
- Cangkang kapsul: gelatin, titanium dioksida (E171), besi oksida kuning (E172), oksida besi merah (E172) dan oksida besi hitam (E172).
- Dakwat: shellac, propilena glikol, natrium hidroksida, povidone dan titanium dioksida (E171).
Penerangan tentang rupa Sutent dan kandungan peknya
Sutent 12.5 mg tersedia sebagai kapsul gelatin keras dengan topi oren dan badan, dengan "Pfizer" dalam dakwat putih di topi dan "STN 12.5 mg" di badan, mengandungi butiran berwarna. Kuning-oren.
Sutent 25 mg tersedia sebagai kapsul gelatin keras dengan topi karamel dan badan oren, dengan "Pfizer" dalam dakwat putih pada topi dan "STN 25 mg" di badan, yang mengandungi butiran berwarna. Kuning-oren.
Sutent 37.5 mg tersedia sebagai kapsul gelatin keras dengan penutup kuning dan badan, dengan "Pfizer" dalam dakwat hitam di tutup dan "STN 37.5 mg" di badan, mengandungi butiran berwarna. Kuning-oren.
Sutent 50 mg tersedia sebagai kapsul gelatin keras dengan topi dan badan berwarna karamel, dengan "Pfizer" dalam dakwat putih pada topi dan "STN 50 mg" di badan, yang mengandungi butiran kuning-oren. Ia boleh didapati dalam botol 30 kapsul dan lepuh dos unit berlubang yang mengandungi 28 x 1 kapsul.
Tidak semua saiz pek boleh dipasarkan.
Risalah Pakej Sumber: AIFA (Badan Perubatan Itali). Kandungan yang diterbitkan pada Januari 2016. Maklumat yang ada mungkin tidak terkini.
Untuk mempunyai akses ke versi paling terkini, disarankan untuk mengakses laman web AIFA (Badan Perubatan Itali). Penafian dan maklumat berguna.
01.0 NAMA PRODUK PERUBATAN
CAPSULES KERING 12.5 MG
02.0 KOMPOSISI KUALITATIF DAN KUANTITATIF
Setiap kapsul mengandungi sunitinib malate, sepadan dengan 12.5 mg sunitinib.
Untuk senarai lengkap eksipien, lihat bahagian 6.1.
03.0 BORANG FARMASI
Kapsul keras.
Kapsul gelatin dengan topi oren dan badan, ditandai dengan dakwat putih "Pfizer" pada topi, "STN 12.5 mg" pada badan dan mengandungi butiran kuning-oren.
04.0 MAKLUMAT KLINIKAL
04.1 Petunjuk terapeutik
Tumor stroma saluran gastrointestinal (GIST)
SUTENT ditunjukkan untuk rawatan barah stromal gastrointestinal (GIST) yang tidak dapat disembuhkan dan / atau metastatik pada orang dewasa setelah kegagalan rawatan imatinib kerana ketahanan atau intoleransi.
Karsinoma sel renal metastatik (MRCC)
SUTENT ditunjukkan untuk rawatan karsinoma sel renal maju / metastatik (MRCC) pada orang dewasa.
Tumor neuroendokrin pankreas (pNET)
SUTENT ditunjukkan untuk rawatan tumor neuroendokrin pankreas (pNET) yang dibezakan dengan baik, tidak dapat dirawat atau metastatik dalam penyakit yang berkembang pada orang dewasa.
Pengalaman dengan SUTENT sebagai ubat lini pertama adalah terhad (lihat bahagian 5.1).
04.2 Posologi dan kaedah pentadbiran
Terapi sunitinib harus dimulakan oleh doktor yang berpengalaman dalam pentadbiran agen antikanker.
Dos
Untuk GIST dan MRCC, dos SUTENT yang disyorkan adalah 50 mg untuk diambil secara lisan sekali sehari, selama 4 minggu berturut-turut, diikuti dengan rehat 2 minggu (jadual 4/2) untuk menjalankan perjalanan penuh selama 6 minggu.
Untuk pNET, dos SUTENT yang disyorkan adalah 37.5 mg untuk diambil secara lisan sekali sehari, tanpa tempoh rehat yang dijadualkan.
Penyesuaian dos
Keselamatan dan toleransi
Untuk GIST dan MRCC, pengubahsuaian dos dalam kenaikan 12.5 mg boleh dibuat berdasarkan keselamatan dan toleransi pesakit individu. Dos harian tidak boleh melebihi 75 mg dan juga tidak boleh dikurangkan di bawah 25 mg.
Untuk pNET, pengubahsuaian dos dalam kenaikan 12.5 mg boleh dibuat berdasarkan keselamatan dan toleransi pesakit individu. Dos maksimum yang diberikan dalam kajian pNET fasa 3 adalah 50 mg sehari.
Mungkin perlu untuk menangguhkan pengambilan beberapa dos berdasarkan keselamatan dan toleransi setiap pesakit.
Inhibitor / pemicu CYP3A4
Pemberian bersama sunitinib dengan induktor CYP3A4 yang kuat, seperti rifampicin, harus dielakkan (lihat bahagian 4.4. Dan 4.5). Sekiranya ini tidak mungkin, dos sunitinib mungkin perlu ditingkatkan dalam kenaikan 12.5 mg (hingga 87.5 mg / hari untuk GIST dan MRCC atau 62.5 mg / hari untuk pNET) berdasarkan pemantauan toleransi yang teliti.
Pemberian bersama sunitinib dengan perencat CYP3A4 yang kuat, seperti ketoconazole, harus dielakkan (lihat bahagian 4.4 dan 4.5). Sekiranya ini tidak mungkin, dos sunitinib mungkin perlu dikurangkan menjadi dos minimum 37.5 mg sehari untuk GIST dan MRCC atau 25 mg sehari untuk pNET, berdasarkan pemantauan toleransi yang teliti.
Pemilihan produk ubat bersamaan dengan potensi tidak ada atau minimum untuk mendorong atau menghambat CYP3A4 harus dipertimbangkan.
Populasi khas
Populasi kanak-kanak
Keselamatan dan keberkesanan sunitinib pada pesakit di bawah 18 tahun belum dapat dipastikan.
Tidak ada data yang tersedia.
Tidak ada petunjuk untuk penggunaan sunitinib khusus pada kanak-kanak sejak lahir hingga 6 tahun dalam rawatan GIST yang tidak dapat dirawat dan / atau metastatik berikutan kegagalan rawatan imatinib kerana ketahanan atau intoleransi. Tidak ada petunjuk untuk penggunaan khusus sunitinib pada populasi pediatrik dalam rawatan MRCC dan dalam rawatan pNET yang berbeza, tidak dapat dirawat atau metastatik dalam perkembangan penyakit.
Penggunaan sunitinib pada populasi pediatrik tidak digalakkan.
Pesakit warga tua (≥ 65 tahun)
Kira-kira satu pertiga daripada pesakit yang mendaftar dalam ujian klinikal yang menerima sunitinib berumur 65 tahun atau lebih. Tidak ada perbezaan yang signifikan dalam keselamatan dan keberkesanan antara subjek yang lebih muda dan yang lebih tua.
Kerosakan hepatik
Tidak diperlukan penyesuaian dos awal apabila sunitinib diberikan kepada pesakit dengan gangguan hepatik ringan atau sederhana (Child-Pugh tahap A dan B). Penggunaan sunitinib pada subjek dengan gangguan hati yang teruk (Child-Pugh tahap C) belum dipelajari, oleh itu penggunaannya pada pesakit dengan gangguan hati tidak digalakkan (lihat bahagian 5.2).
Kerosakan buah pinggang
Tidak diperlukan penyesuaian dos awal ketika sunitinib diberikan kepada pesakit dengan gangguan ginjal (sederhana hingga berat) atau penyakit ginjal tahap akhir (ESRD) yang menjalani hemodialisis. Penyesuaian dos seterusnya harus dibuat berdasarkan keselamatan dan toleransi setiap pesakit (lihat bahagian 5.2).
Kaedah pentadbiran
SUTENT adalah untuk pentadbiran lisan. Ia boleh diambil dengan atau tanpa makanan.
Sekiranya dos tidak diambil, dos tambahan tidak boleh diberikan. Pesakit harus mengambil dos yang ditetapkan pada hari berikutnya.
04.3 Kontraindikasi
Hipersensitiviti terhadap bahan aktif atau salah satu daripada eksipien yang disenaraikan dalam bahagian 6.1.
04.4 Amaran khas dan langkah berjaga-jaga yang sesuai untuk digunakan
Pemberian bersama dengan penginduksi CYP3A4 yang kuat harus dielakkan kerana boleh mengurangkan kepekatan plasma sunitinib (lihat bahagian 4.2 dan 4.5).
Pemberian bersama dengan perencat CYP3A4 yang kuat harus dielakkan kerana boleh meningkatkan kepekatan plasma sunitinib (lihat bahagian 4.2 dan 4.5).
Gangguan kulit dan tisu
Perubahan warna pada kulit, yang mungkin disebabkan oleh warna zat aktif (kuning), adalah tindak balas buruk yang sangat biasa berlaku pada kira-kira 30% pesakit. Pesakit harus diberitahu bahawa semasa rawatan dengan sunitinib, mereka mungkin berubah warna pada rambut atau kulit juga boleh berlaku. Kesan dermatologi lain yang mungkin berlaku termasuk kekeringan, penebalan atau keretakan kulit, lepuh atau ruam sekali-sekala di telapak tangan atau telapak kaki.
Reaksi di atas tidak bersifat kumulatif, secara amnya boleh diterbalikkan dan biasanya tidak menyebabkan penghentian rawatan. Kes-kes pyoderma gangren, yang biasanya boleh diterbalikkan setelah penghentian ubat, telah dilaporkan. Reaksi kulit yang serius telah dilaporkan, termasuk kes-kes eritema multiforme ( EM) dan kes yang disebabkan oleh sindrom Stevens-Johnson (SJS) dan nekrolisis epidermis toksik (NET), beberapa di antaranya boleh membawa maut. Dengan tanda-tanda atau gejala SJS, NET, atau EM (contohnya ruam kulit sering dengan lesi lepuh atau mukosa) dengan sunitinib harus dihentikan. Sekiranya diagnosis SJS atau NET disahkan, rawatan tidak boleh dilanjutkan. Dalam beberapa kes EM yang disyaki, setelah penyelesaian reaksi, pesakit telah memperkenalkan semula terapi sunitinib pada dos yang lebih rendah ditoleransi; beberapa pesakit ini juga menerima rawatan bersamaan dengan kortikosteroid atau antiseptik tamin.
Pendarahan dan pendarahan disebabkan oleh tumor
Kejadian pendarahan, ada yang berakibat fatal, termasuk pendarahan gastrointestinal, pernafasan, kencing dan serebrum telah dilaporkan dari pengalaman pasca pemasaran.
Episod pendarahan berlaku pada 18% pesakit yang dirawat dengan sunitinib berbanding 17% pesakit dalam kumpulan plasebo dalam kajian GIST fasa 3. Pesakit dengan MRCC pada sunitinib tidak pernah dirawat dengan sunitinib melaporkan kejadian pendarahan pada 39% kes berbanding 11% pesakit yang dirawat dengan IFN-α. Tujuh belas (4.5%) pesakit sunitinib berbanding 5 (1.7%) pesakit pada IFN-α mengalami episod pendarahan Gred 3 atau lebih tinggi. Dua puluh enam peratus pesakit yang menerima sunitinib untuk MRCC sitokin-refraktori melaporkan episod pendarahan. Kejadian pendarahan, tidak termasuk epistaksis, berlaku pada 21.7% pesakit yang dirawat dengan sunitinib berbanding dengan 9.85% pesakit dalam kumpulan plasebo dalam kajian Tahap 3 pNET. Penilaian rutin peristiwa ini harus merangkumi jumlah darah lengkap dan pemeriksaan fizikal.
Epistaksis adalah reaksi hemoragik merugikan yang paling biasa, telah dilaporkan pada kira-kira separuh daripada pesakit dengan tumor pepejal yang melaporkan kejadian pendarahan. Sebilangan episod epistaksis ini serius tetapi sangat jarang membawa maut.
Kejadian pendarahan tumor, kadang-kadang dikaitkan dengan nekrosis tumor, telah dilaporkan; beberapa kejadian pendarahan ini membawa maut.
Dalam ujian klinikal, "pendarahan tumor berlaku pada kira-kira 2% pesakit dengan GIST. Kejadian ini boleh berlaku secara tiba-tiba dan, dalam kes barah paru-paru, mungkin muncul dalam bentuk" hemoptisis yang teruk dan mengancam nyawa atau sebagai pendarahan paru.Kes pendarahan paru-paru, beberapa dengan hasil maut, telah diperhatikan dalam ujian klinikal dan juga dilaporkan pasca pemasaran pada pesakit yang dirawat dengan sunitinib untuk MRCC, GIST dan barah paru-paru. SUTENT tidak diluluskan untuk digunakan pada pesakit dengan barah paru-paru.
Pesakit yang menjalani rawatan bersamaan dengan antikoagulan (misalnya warfarin, acenocoumarol) dapat dipantau secara berkala oleh jumlah darah lengkap (platelet), faktor pembekuan (PT / INR) dan pemeriksaan fizikal.
Gangguan saluran gastrousus
Cirit-birit, loya / muntah, sakit perut, dispepsia dan stomatitis / sakit mulut adalah reaksi buruk gastrousus yang paling kerap dilaporkan; Kes esofagitis juga telah dilaporkan (lihat bahagian 4.8).
Penjagaan sokongan untuk reaksi buruk gastrointestinal yang memerlukan rawatan mungkin termasuk ubat-ubatan dengan sifat anti-emetik, antidiarrheal, atau antacid.
Komplikasi gastrointestinal yang serius, kadang-kadang membawa maut, termasuk perforasi gastrointestinal, telah berlaku pada pesakit dengan keganasan intra-perut yang dirawat dengan sunitinib. Dalam kajian fasa 3 GIST, pendarahan gastrointestinal fatal berlaku pada 0.98% pesakit yang dirawat dengan plasebo.
Hipertensi
Hipertensi adalah tindak balas buruk yang sangat biasa yang dilaporkan dalam kajian klinikal. Dosis sunitinib dikurangkan atau pemberiannya sementara ditangguhkan pada kira-kira 2,7% pesakit di mana hipertensi berlaku. Pada pesakit ini, sunitinib dihentikan secara kekal. Hipertensi teruk (> 200 mmHg sistolik atau 110 mmHg diastolik) berlaku pada 4.7% pesakit dengan tumor pepejal.Di MRCC dan pesakit yang tidak dirawat sebelumnya, kes hipertensi dilaporkan pada 33, 9% pesakit pada sunitinib berbanding 3.6% pesakit pada IFN-α. hipertensi teruk berlaku pada 12% pesakit yang tidak dirawat sebelumnya dalam kumpulan sunitinib dan kurang dari 1% daripada kumpulan IFN-α. Dalam kajian Tahap 3 pNET, hipertensi dilaporkan pada 26.5% pesakit yang menggunakan sunitinib berbanding dengan 4.9% pesakit dalam kumpulan plasebo. Episod hipertensi teruk berlaku pada pesakit dengan pNET pada 10%. Pesakit yang dirawat dengan sunitinib dan 3% daripada mereka yang dirawat dengan plasebo. Pesakit harus diperiksa untuk darah tinggi dan dipantau dengan tepat. Penangguhan sementara rawatan disyorkan pada pesakit dengan tekanan darah tinggi yang tidak terkawal dengan rawatan ubat. Rawatan boleh disambung semula apabila hipertensi dikawal dengan secukupnya.
Gangguan hematologi
Penurunan mutlak dalam jumlah neutrofil Gred 3 dan 4 diperhatikan pada 10% dan 1.7% pesakit yang mendaftar dalam kajian GIST fasa 3, masing-masing, dan dalam 16% dan 1.6% pesakit termasuk dalam kajian ini. Fasa 3 MRCC dan pada 13 % dan 2.4% pesakit termasuk dalam kajian Tahap 3. pNET. Pengurangan bilangan platelet Gred 3 dan 4 masing-masing dilaporkan pada 3.7% dan 0.4%. pesakit mendaftar dalam kajian GIST fasa 3, dalam 8.2% dan 1.1%. pesakit termasuk dalam kajian MRCC fasa 3 dan dalam 3.7% dan 1.2% pesakit termasuk dalam kajian fasa 3 mengenai pNET.
Kejadian di atas tidak bersifat kumulatif, secara amnya boleh dibalikkan dan biasanya tidak menyebabkan penghentian rawatan. Tiada satu pun peristiwa ini dalam kajian fasa 3 yang membawa maut, tetapi kejadian hematologi jarang dilaporkan dalam fasa pasca pemasaran produk. termasuk pendarahan yang berkaitan dengan trombositopenia dan jangkitan neutropenik.
Anemia telah diperhatikan berlaku pada peringkat awal dan akhir rawatan sunitinib; Gred 3 dan 4 telah dilaporkan.
Pengiraan darah lengkap harus dilakukan pada permulaan setiap kitaran rawatan pada pesakit yang menerima sunitinib.
Patologi jantung
Kejadian kardiovaskular, beberapa di antaranya membawa maut, termasuk kegagalan jantung, kardiomiopati, iskemia miokard dan infark miokard, telah dilaporkan pada pesakit yang dirawat dengan sunitinib. Data ini menunjukkan bahawa sunitinib meningkatkan risiko kardiomiopati. Tidak ada faktor risiko tambahan khusus untuk kardiomiopati yang disebabkan oleh sunitinib selain kesan khusus ubat yang dikenal pasti pada pesakit yang dirawat. Sunitinib harus digunakan dengan berhati-hati pada pesakit yang berisiko untuk kejadian ini atau yang mempunyai sejarah kejadian tersebut.
Dalam kajian klinikal, penurunan fraksi ejeksi ventrikel kiri (LVEF) ≥ 20% dan di bawah had normal yang normal berlaku pada kira-kira 2% pesakit GIST yang dirawat sunitinib, 4% pesakit dengan MRCC refraktori terhadap sitokin yang dirawat dengan sunitinib dan pada 2 % pesakit GIST yang dirawat plasebo. Penurunan LVEF ini nampaknya tidak progresif dan sering bertambah baik dengan rawatan yang berterusan. Dalam kajian yang dilakukan pada pesakit dengan MRCC dan tidak pernah dirawat sebelumnya, 27% pesakit yang dirawat dengan sunitinib dan 15% dari mereka yang dirawat dengan IFN-α mempunyai nilai LVEF di bawah had bawah normal. Kepada dua pesakit (
Pada pesakit dengan GIST, episod "kegagalan jantung", "kegagalan jantung kongestif" atau "kegagalan ventrikel kiri" dilaporkan pada 1.2% pesakit yang dirawat dengan sunitinib dan pada 1% pesakit yang dirawat dengan plasebo. Dalam kajian penting Pada fasa 3 pada GIST (n = 312), reaksi jantung yang berkaitan dengan rawatan berlaku pada 1% pesakit di kedua-dua lengan kajian (sunitinib dan plasebo). Dalam kajian fasa 2 pada pesakit dengan MRCC sitokin-refraktori, 0.9% pesakit melaporkan infark miokard maut yang berkaitan dengan rawatan dan dalam kajian fasa 3 pada pesakit dengan MRCC dan tidak pernah dirawat sebelumnya, 0.6% pesakit di lengan IFN-α dan 0% pesakit di lengan sunitinib melaporkan kejadian jantung yang membawa maut. Dalam kajian Tahap 3 pNET, satu pesakit (1%) yang mengambil sunitinib mengalami kegagalan jantung maut yang berkaitan dengan rawatan. Kemungkinan korelasi antara penghambatan reseptor tirosin kinase (RTK) dan fungsi jantung tidak jelas.
Pesakit yang telah melaporkan kejadian jantung, dalam tempoh 12 bulan sebelum pemberian sunitinib, seperti infark miokard (termasuk angina teruk / tidak stabil), pembedahan pintasan koronari / periferal, CHF simtomatik, kejadian serebrovaskular atau serangan iskemia sementara atau emboli paru, dikeluarkan dari ujian klinikal dengan sunitinib. Tidak diketahui sama ada pesakit dengan keadaan bersamaan ini berisiko tinggi mengalami disfungsi ventrikel kiri yang berkaitan dengan ubat.
Pemantauan ketat untuk tanda-tanda klinikal dan gejala kegagalan jantung kongestif harus dilakukan, terutama pada pesakit dengan faktor risiko jantung dan / atau dengan riwayat penyakit arteri koronari.
Doktor dinasihatkan untuk mempertimbangkan risiko ini terhadap potensi manfaat ubat. Pesakit ini harus dipantau dengan teliti untuk mengetahui tanda-tanda klinikal dan gejala kegagalan jantung kongestif semasa rawatan dengan sunitinib. Penilaian pecahan ventrikel kiri awal dan berkala juga harus dipertimbangkan ketika pesakit dirawat dengan sunitinib. Pada pesakit yang tidak mempunyai faktor risiko jantung, penilaian fraksi ejeksi ventrikel pada peringkat awal masih harus dipertimbangkan.
Sekiranya terdapat manifestasi klinikal CHF, disyorkan penghentian rawatan sunitinib. Pentadbiran sunitinib harus terganggu dan / atau dos dikurangkan pada pesakit tanpa bukti klinikal kegagalan jantung kongestif tetapi dengan penurunan pecahan ejeksi antara 20% dan 50% dari awal.
Pemanjangan selang QT
Data dari kajian praklinikal (secara in vitro Dan dalam vivo), yang dilakukan dengan dosis yang lebih tinggi daripada yang disarankan pada manusia, menunjukkan bahawa sunitinib dapat menghalang proses repolarisasi jantung (mis. pemanjangan selang QT).
Peningkatan dalam selang QTc hingga lebih dari 500 msec berlaku pada kadar 0,5%, dan perubahan dari awal lebih dari 60 msec berlaku pada 1,1% dari 450 pesakit dengan tumor pepejal; kedua-dua parameter ini diakui sebagai variasi yang berpotensi signifikan. Pada kepekatan yang hampir sama dengan kepekatan terapi dua kali ganda, sunitinib didapati memanjangkan selang QTcF (diperbetulkan mengikut formula Frederica).
Pemanjangan selang QT dikaji dalam kajian yang melibatkan 24 pesakit, berusia 20-87 tahun, dengan keganasan lanjut. Hasil kajian ini menunjukkan bahawa sunitinib mempunyai pengaruh pada selang QTc (ditakrifkan sebagai perubahan min yang disesuaikan dengan plasebo> 10 msec, dengan had atas 90% CI> 15 msec) pada kepekatan terapeutik (hari ke-3) menggunakan kaedah pembetulan garis dasar 24 jam, dan pada kepekatan di atas hingga terapi (hari ke-9) menggunakan kedua-dua kaedah pembetulan pada awal. Tidak ada pesakit yang melaporkan nilai QTc> 500 msec. Walaupun kesan pada selang QTcF diperhatikan pada hari ke 3 24 jam selepas pemberian dos (iaitu dengan kepekatan plasma terapeutik yang dijangkakan setelah dos permulaan yang disyorkan 50 mg) dengan kaedah pembetulan awal 24 jam, kepentingan klinikal penemuan ini tidak jelas. .
Dengan menggunakan penilaian ECG bersiri yang komprehensif yang sesuai dengan pendedahan atau pendedahan terapi di atas terapi, tidak ada pesakit di populasi yang dinilai atau ITT yang diperhatikan mempunyai pemanjangan selang QTc "teruk" (oleh itu sama atau lebih besar daripada
Gred 3 CTCAE versi 3.0).
Pada kepekatan plasma terapeutik, perubahan rata-rata maksimum dalam selang QTcF (diperbetulkan oleh formula Frederica) dari garis dasar adalah 9.6 msec (90% CI 15.1 msec). Pada kepekatan terapeutik yang sepadan dengan kepekatan terapi dua kali lebih kurang, perubahan maksimum dalam selang QTcF dari garis dasar ialah 15.4 msec (90% CI 22,4 msec).
Moxifloxacin (400 mg) yang digunakan sebagai kawalan positif menunjukkan perubahan maksimum maksimum dalam selang QTcF dari garis dasar 5.6 msec. Tidak ada subjek yang melaporkan kesan pada selang QTc lebih besar daripada Gred 2 (CTCAE versi 3.0).
Pemanjangan selang QT boleh menyebabkan peningkatan risiko aritmia ventrikel, termasuk Torsade de Pointes. Torsade de Pointes telah diperhatikan di
Sunitinib harus digunakan dengan berhati-hati pada pasien dengan riwayat pemanjangan selang QT, pada pesakit yang dirawat dengan antiarrhythmics, atau dengan produk ubat yang dapat memperpanjang selang QT, atau pada pesakit dengan penyakit jantung, bradikardia atau kelainan yang sudah ada sebelumnya. Elektrolitik. Pemberian bersama sunitinib dengan perencat CYP3A4 yang kuat haruslah terhad kerana kemungkinan peningkatan kepekatan plasma sunitinib (lihat bahagian 4.2 dan 4.5).
Kejadian tromboemboli vena
Kejadian tromboemboli vena yang berkaitan dengan rawatan diperhatikan pada kira-kira 1.0% pesakit dengan tumor pepejal yang dirawat dengan sunitinib dalam kajian klinikal, termasuk kajian GIST dan MRCC.
Dalam kajian GIST fasa 3, tujuh pesakit (3%) yang menerima sunitinib dan tidak ada pesakit dalam kumpulan plasebo yang mengalami kejadian tromboemboli vena; lima daripada tujuh pesakit mempunyai trombosis urat dalam kelas 3 (DVT) dan dua mempunyai trombosis urat dalam kelas 1 atau 2. Empat daripada tujuh pesakit ini yang dirawat kerana GIST dihentikan setelah memerhatikan DVT.
Tiga belas pesakit (3%) dirawat dengan sunitinib dalam kajian MRCC fasa 3 dan tidak pernah dirawat sebelumnya dan empat pesakit (2%) dari dua kajian MRCC sitokin-refraktori melaporkan kejadian tromboemboli vena. Sembilan daripada pesakit ini mengalami kejadian tromboemboli vena. A " embolisme paru, satu dengan Gred 2 dan lapan dengan Gred 4. Lapan pesakit ini mempunyai DVT, satu dengan Gred 1, dua dengan Gred 2, empat dengan Gred 3 dan satu dengan Gred 4. Pada pesakit dengan emboli paru dalam kajian MRCC , tahan api kepada sitokin, dos dihentikan.
Daripada pesakit MRCC yang sebelumnya tidak dirawat pada IFN-α, enam (2%) melaporkan kejadian tromboemboli vena, satu pesakit (embolisme paru, semua kelas 4.
Kejadian tromboemboli vena dilaporkan untuk 1 (1.2%) pesakit di lengan sunitinib dan 5 (6.1%) pesakit di lengan plasebo dalam kajian pNET fasa 3. Dua daripada subjek yang dirawat plasebo ini melaporkan DVT, satu Gred 2 dan satu Gred 3.
Tidak ada kes dengan hasil maut yang diperhatikan dalam kajian penting GIST, MRCC dan pNET. Kes dengan hasil yang fatal telah diperhatikan dalam keadaan pasca pemasaran produk (lihat kejadian pernafasan dan bahagian 4.8).
Kejadian tromboemboli arteri
Kes kejadian tromboemboli arteri (ATE), kadang-kadang membawa maut, telah dilaporkan pada pesakit yang dirawat dengan sunitinib. Kejadian yang paling kerap berlaku termasuk kemalangan serebrovaskular, serangan iskemia sementara, dan iskemia serebrum. Faktor risiko yang berkaitan dengan kejadian tromboemboli arteri, selain keganasan yang sudah ada dan usia 65 tahun ke atas, termasuk hipertensi, diabetes mellitus, dan kejadian tromboemboli sebelumnya.
Kejadian pernafasan
Pesakit yang mengalami 'embolisme paru dalam 12 bulan sebelumnya dikeluarkan dari ujian klinikal dengan sunitinib.
Pada pesakit yang menerima sunitinib dalam kajian fasa 3 penting, kejadian paru (dyspnoea, efusi pleura, embolisme paru, atau edema paru) diperhatikan pada kira-kira 17.8% pesakit dengan GIST, pada sekitar 26.7% daripada mereka yang mempunyai MRCC dan pada 12% daripada pesakit dengan pNET.
Kira-kira 22.2% pesakit dengan tumor pepejal, termasuk GIST dan MRCC, dirawat dengan sunitinib dalam kajian klinikal melaporkan kejadian paru.
Kes embolisme paru diperhatikan pada kira-kira 3.1% pesakit dengan GIST dan kira-kira 1.2% pesakit dengan MRCC dirawat dengan sunitinib dalam kajian fasa 3. (lihat bahagian 4.4. - Kejadian tromboemboli vena). Tidak ada kes embolisme paru yang diamati pada pesakit pNET dirawat dengan sunitinib dalam kajian Tahap 3. Kes-kes yang jarang berlaku dengan hasil maut telah diperhatikan dalam keadaan pasca pemasaran (lihat bahagian 4.8).
Disfungsi tiroid
Adalah disarankan agar penilaian fungsi tiroid dengan mengukur nilai awal makmal pada semua pesakit. Pesakit dengan hipotiroidisme atau hipertiroidisme yang sudah ada harus dirawat mengikut amalan klinikal standard sebelum memulakan rawatan sunitinib. Semasa rawatan dengan sunitinib, pemeriksaan rutin fungsi tiroid harus dilakukan setiap 3 bulan. Selain itu, semua pesakit harus dipantau dengan teliti semasa rawatan untuk kemungkinan tanda dan gejala disfungsi tiroid dan pesakit yang mengalami sebarang tanda dan / atau gejala yang menunjukkan disfungsi tiroid harus menjalani ujian makmal fungsi tiroid seperti yang diharapkan secara klinikal. Pesakit yang mengalami disfungsi tiroid harus dirawat mengikut amalan klinikal standard.
Hipotiroidisme telah diperhatikan berlaku pada permulaan atau akhir rawatan sunitinib.
Hipotiroidisme dilaporkan sebagai reaksi buruk pada 7 pesakit (4%) yang menerima sunitinib dalam dua kajian MRCC yang dilakukan pada pesakit refraktori sitokin; pada 61 pesakit (16%) menerima sunitinib dan pada tiga pesakit (
Selain itu, peningkatan TSH dilaporkan pada 4 pesakit (2%) yang dirawat untuk MRCC sitokin-refraktori. Secara keseluruhan, 7% populasi MRCC melaporkan bukti klinikal atau makmal mengenai hipotiroidisme yang berkaitan dengan rawatan. Hipotiroidisme yang diperoleh diperhatikan pada 6.2% pesakit dalam kajian GIST yang mengambil sunitinib berbanding 1% pada kumpulan plasebo. Dalam kajian Tahap 3 pNET, hipotiroidisme dilaporkan pada 6 pesakit (7.2%) yang menerima sunitinib dan pada satu pesakit (1.2%) menerima plasebo.
Fungsi tiroid dipantau secara prospektif dalam dua kajian pada pesakit barah payudara; SUTENT tidak diluluskan untuk rawatan barah payudara. Dalam satu kajian, hipotiroidisme dilaporkan pada 15 subjek (13.6%) dirawat dengan sunitinib dan 3 subjek (2.9%) dirawat dengan terapi standard. Peningkatan TSH darah dilaporkan pada 1 subjek. (0.9%) dirawat dengan sunitinib dan tanpa subjek dirawat dengan terapi standard. Hipertiroidisme tidak dilaporkan pada salah satu subjek yang dirawat dengan sunitinib dan dilaporkan pada 1 subjek (1.0%) yang menerima terapi standard. Dalam kajian lain, hipotiroidisme dilaporkan pada sejumlah 31 subjek (13%) dirawat dengan sunitinib dan 2 subjek (0.8%) dirawat dengan capecitabine. Peningkatan TSH darah dilaporkan pada 12 subjek (5.0%) dirawat dengan sunitinib dan tidak ada subjek yang dirawat dengan capecitabine. Hipertiroidisme dilaporkan pada 4 subjek (1.7%) dirawat dengan sunitinib dan tidak ada subjek yang dirawat dengan capecitabine. Penurunan darah TSH dilaporkan pada 3 subjek (1.3%) dirawat dengan sunitinib dan tidak ada subjek yang dirawat dengan capecitabine. Peningkatan T4 dilaporkan pada 2 subjek (0.8%) dirawat dengan sunitinib dan dalam 1 subjek (0.4%) dirawat dengan capecitabine. Peningkatan T3 dilaporkan pada 1 subjek (0.8%) dirawat dengan sunitinib dan tidak ada subjek yang dirawat dengan capecitabine. Semua kejadian berkaitan tiroid yang dilaporkan adalah Gred 1-2.
Kes hipertiroidisme, beberapa diikuti oleh hipotiroidisme, dan kes tiroiditis jarang dilaporkan dalam ujian klinikal dan dalam fasa pemasaran produk.
Pankreatitis
Peningkatan aktiviti lipase serum dan amilase telah diperhatikan pada pesakit dengan beberapa tumor pepejal yang menerima sunitinib. Peningkatan aktiviti lipase serum adalah sementara dan umumnya tidak dikaitkan dengan tanda dan gejala pankreatitis pada subjek dengan tumor pepejal dari pelbagai jenis.
Pankreatitis diperhatikan tidak jarang (
Kes kejadian pankreas yang serius, beberapa dengan hasil maut, telah dilaporkan.
Sekiranya terdapat gejala pankreatitis, rawatan sunitinib harus dihentikan dan pesakit harus diberi rawatan sokongan yang mencukupi. Tidak ada kejadian pankreatitis yang berkaitan dengan rawatan yang dilaporkan dalam kajian Tahap 3 pNET.
Hepatotoksisiti
Hepatotoxicity telah diperhatikan pada pesakit yang dirawat dengan sunitinib. Kes kegagalan hepatik, kadang-kadang dengan hasil yang mematikan, telah diperhatikan dalam fungsi hati (alanine transaminase [ALT], aspartate transaminase [AST], kadar bilirubin). Tanda-tanda atau gejala kegagalan hati, rawatan sunitinib harus dihentikan dan pesakit harus diberi rawatan perubatan sokongan yang sesuai.
Gangguan hepatobiliari
Rawatan dengan sunitinib mungkin berkaitan dengan kolesistitis, termasuk kolesistitis alitiasik dan kolesistitis enfthematous. Dalam kajian klinikal penting, kejadian kolesistitis adalah 0.5%.
Kes kolesistitis telah dilaporkan dalam keadaan pasca pemasaran.
Fungsi ginjal
Kes-kes gangguan buah pinggang, kegagalan buah pinggang dan / atau kegagalan buah pinggang akut, dalam beberapa kes dengan hasil maut, telah dilaporkan.
Faktor risiko yang berkaitan dengan gangguan / kegagalan buah pinggang pada pesakit yang menerima sunitinib termasuk, selain karsinoma sel ginjal yang sudah ada: usia lanjut, diabetes mellitus, gangguan ginjal yang sudah ada, kegagalan jantung, hipertensi, sepsis, dehidrasi / hipovolaemia dan rhabdomyolysis.
Keselamatan rawatan sunitinib yang berterusan pada pesakit dengan proteinuria sederhana hingga teruk belum dinilai secara sistematik.
Kes proteinuria dan jarang berlaku sindrom nefrotik telah dilaporkan. Urinalisis awal disyorkan dan pesakit harus dipantau untuk kemungkinan perkembangan atau kemerosotan proteinuria.
Rawatan sunitinib harus dihentikan pada pesakit dengan sindrom nefrotik.
Fistula
Sekiranya pembentukan fistula berlaku, rawatan sunitinib harus dihentikan. Terdapat maklumat terhad mengenai rawatan sunitinib yang berpanjangan pada pesakit yang mengalami fistula.
Kemerosotan proses penyembuhan luka
Kes penyembuhan luka terganggu telah dilaporkan semasa terapi sunitinib. Tidak ada kajian klinikal formal yang dilakukan mengenai kesan sunitinib pada penyembuhan luka. Untuk alasan pencegahan, disyorkan agar terapi sunitinib terganggu buat sementara waktu pada pesakit yang menjalani pembedahan besar. Pengalaman klinikal mengenai masa yang diperlukan untuk memulakan semula. Terapi selepas pembedahan besar adalah terhad. Oleh itu, keputusan untuk meneruskan terapi sunitinib setelah pembedahan besar mesti berdasarkan penilaian klinikal pemulihan dari pembedahan.
Osteonekrosis mandibula / rahang atas
Kes osteonekrosis rahang telah dilaporkan pada pesakit yang dirawat dengan SUTENT. Dalam sebilangan besar kes yang dilaporkan, pesakit telah menerima rawatan sebelumnya atau bersamaan dengan bifosfonat intravena, yang mana osteonekrosis rahang adalah risiko yang dikenal pasti. Oleh itu, berhati-hati harus dilakukan apabila SIFAT dan bifosfonat intravena diberikan secara bersamaan atau gabungan.
Campur tangan pergigian invasif juga telah dikenal pasti sebagai faktor risiko. Pemeriksaan pergigian dan rawatan pergigian pencegahan yang sesuai harus dipertimbangkan sebelum rawatan dengan SUTENT. Sekiranya mungkin, campur tangan pergigian invasif harus dielakkan pada pesakit yang sebelumnya telah mengambil atau mengambil bifosfonat intravena (lihat bahagian 4.8).
Hipersensitiviti / angioedema
Sekiranya edema kerana reaksi hipersensitiviti berlaku, rawatan sunitinib harus dihentikan dan rawatan perubatan standard diberikan.
Gangguan sistem saraf
Rasa gangguan
Dysgeusia dilaporkan pada kira-kira 28% pesakit yang menerima sunitinib semasa ujian klinikal.
Kejang
Dalam ujian klinikal dengan sunitinib dan pasca pemasaran, kes kejang telah diperhatikan pada subjek dengan atau tanpa bukti radiologi metastasis otak. Selain itu, terdapat sejumlah laporan yang terbatas (sakit kepala, penurunan kewaspadaan, gangguan fungsi mental dan kehilangan penglihatan, termasuk rabun kortikal, harus dikendalikan dengan rawatan perubatan termasuk kawalan hipertensi. Disarankan penangguhan sementara sunitinib; setelah diselesaikan sekiranya berlaku, rawatan boleh dilanjutkan mengikut budi bicara doktor yang merawat.
Sindrom Lisis Tumor (TLS)
Kes sindrom lisis tumor (TLS), beberapa dengan hasil maut, jarang diperhatikan dalam kajian klinikal dan dilaporkan selepas pemasaran pada pesakit yang dirawat dengan sunitinib. Faktor risiko untuk TLS termasuk beban tumor yang tinggi, kegagalan ginjal kronik yang sudah ada, oliguria, dehidrasi, hipotensi, dan air kencing berasid. Pesakit ini harus dipantau dan dirawat dengan teliti seperti yang ditunjukkan secara klinikal;
Jangkitan
Kes jangkitan serius, dengan atau tanpa neutropenia, termasuk beberapa kes dengan hasil maut, telah dilaporkan.
Jangkitan yang paling sering dilihat dengan rawatan sunitinib adalah jangkitan khas pada pesakit barah, seperti pernafasan, saluran kencing, kulit dan sepsis.
Kes-kes nekrotikasi fasciitis yang jarang berlaku, kadang-kadang membawa maut, termasuk perineum, telah dilaporkan. Terapi sunitinib harus dihentikan pada pasien yang mengalami fasciitis nekrotik dan rawatan yang sesuai dimulakan dengan segera.
Hipoglikemia
Telah ada laporan penurunan glukosa darah selama perawatan dengan sunitinib, beberapa di antaranya secara klinikal tanpa gejala dan memerlukan rawatan di hospital kerana kehilangan kesedaran. Sekiranya terdapat hipoglikemia simptomatik, rawatan sunitinib harus tergendala buat sementara waktu. Tahap glukosa darah harus diperiksa secara berkala pada pasien diabetes untuk menilai apakah dos ubat diabetes perlu disesuaikan untuk meminimumkan risiko hipoglikemia.
04.5 Interaksi dengan produk ubat lain dan bentuk interaksi lain
Kajian interaksi hanya dilakukan pada orang dewasa.
Ubat yang boleh untuk meningkatkan kepekatan plasma sunitinib
Pada sukarelawan yang sihat, pemberian bersama dos tunggal sunitinib dengan ketoconazole, perencat CYP3A4 yang kuat, mengakibatkan peningkatan gabungan [sunitinib + metabolit primer] Cmax dan AUC0-∞ masing-masing sebanyak 49% dan 51%.
Pentadbiran sunitinib dengan perencat CYP3A4 yang kuat (contohnya ritonavir , itraconazole, eritromisin, klaritromisin, jus limau gedang) boleh meningkatkan kepekatan sunitinib.
Oleh itu, kombinasi dengan perencat CYP3A4 harus dielakkan atau produk ubat alternatif yang tidak atau berpotensi minimum untuk menghambat CYP3A4 harus dipertimbangkan.
Sekiranya ini tidak mungkin, dos SUTENT mungkin perlu dikurangkan menjadi minimum 37.5 mg / hari untuk GIST dan MRCC atau 25 mg / hari untuk pNET, berdasarkan pemantauan toleransi yang teliti (lihat bahagian 4.2).
Ubat yang boleh kurangkan kepekatan plasma sunitinib
Pada sukarelawan yang sihat, pemberian bersama dos tunggal sunitinib dan CYP3A4 inducer rifampicin mengakibatkan pengurangan gabungan [sunitinib + metabolit primer] Cmax dan AUC0-∞ masing-masing sebanyak 23% dan 46%.
Pentadbiran sunitinib dengan pemicu CYP3A4 yang kuat (contohnya, dexamethasone, phenytoin, carbamazepine, rifampicin, phenobarbital atau sediaan herba yang mengandungi St John's wort /Hypericum perforatum) dapat mengurangkan kepekatan sunitinib. Oleh itu, hubungan dengan pemicu CYP3A4 harus dielakkan atau produk ubat alternatif dengan potensi minimum atau minimum untuk menyebabkan CYP3A4 harus dipertimbangkan. Sekiranya ini tidak mungkin, dos SUTENT dapat ditingkatkan dengan kenaikan 12., 5 mg (ke atas hingga 87.5 mg / hari untuk GIST dan MRCC atau 62.5 mg / hari untuk pNET) berdasarkan pemantauan toleransi yang teliti (lihat bahagian 4.2).
04.6 Kehamilan dan penyusuan
Kehamilan
Tidak ada kajian yang dilakukan pada wanita hamil yang menerima sunitinib. Kajian haiwan menunjukkan ketoksikan pembiakan, termasuk malformasi janin (lihat bahagian 5.3).
SUTENT tidak boleh digunakan selama kehamilan atau pada wanita yang tidak menggunakan langkah-langkah kontraseptif yang berkesan, melainkan manfaat yang berpotensi membenarkan potensi risiko kepada janin. Sekiranya SUTENT digunakan semasa kehamilan, atau jika pesakit hamil semasa rawatan dengan SUTENT, pesakit harus diberitahu tentang potensi risiko pada janin.
Wanita yang berpotensi melahirkan anak harus dinasihatkan untuk menggunakan alat kontrasepsi yang berkesan dan untuk mengelakkan kehamilan ketika dirawat dengan SUTENT.
Masa makan
Sunitinib dan / atau metabolitnya dikeluarkan dalam susu tikus. Tidak diketahui sama ada sunitinib atau metabolit aktif utamanya diekskresikan dalam susu manusia. Oleh kerana bahan aktif umumnya dikeluarkan dalam susu ibu dan mempertimbangkan kemungkinan reaksi buruk yang serius pada bayi yang menyusu, wanita tidak boleh menyusu semasa rawatan dengan SUTENT.
Kesuburan
Data praklinikal menunjukkan bahawa kesuburan lelaki dan wanita mungkin terganggu oleh rawatan sunitinib (lihat bahagian 5.3).
04.7 Kesan terhadap kemampuan memandu dan menggunakan mesin
Tidak ada kajian mengenai kesan pada kemampuan memandu dan menggunakan mesin. Pesakit harus diberitahu tentang kemungkinan pening semasa rawatan dengan sunitinib.
04.8 Kesan yang tidak diingini
Ringkasan profil keselamatan
Reaksi buruk yang berkaitan dengan rawatan sunitinib yang paling serius, ada yang boleh membawa maut, adalah kegagalan buah pinggang, kegagalan jantung, embolisme paru, perforasi gastrointestinal, dan pendarahan (mis. Pendarahan, gastrointestinal, berkaitan dengan tumor, kencing, dan pendarahan otak).
Reaksi buruk yang paling biasa dari mana-mana peringkat (dilaporkan oleh pesakit dalam ujian klinikal penting untuk RCC, GIST dan pNET) termasuk penurunan selera makan, gangguan rasa, hipertensi, keletihan, gangguan gastrointestinal (contohnya cirit-birit, mual, stomatitis, dispepsia dan muntah), perubahan warna sindrom eritrodysaesthesia kulit dan palmar-plantar. Gejala ini dapat berkurang dengan rawatan berterusan. Hipotiroidisme boleh timbul semasa rawatan. Gangguan hematologi (seperti neutropenia, trombositopenia dan anemia) adalah antara reaksi ubat yang paling biasa.
Kejadian yang membawa maut selain daripada yang disenaraikan dalam bahagian 4.4. atau di bahagian 4.8 dan dianggap mungkin berkaitan dengan sunitinib termasuk kegagalan organ banyak, pembekuan intravaskular, pendarahan peritoneal, kekurangan adrenal, pneumotoraks, kejutan dan kematian mendadak.
Jadual tindak balas buruk
Reaksi buruk yang dilaporkan oleh pesakit dengan GIST, MRCC dan pNET dalam kumpulan data 7115 pesakit disenaraikan di bawah dan dikategorikan mengikut kelas organ sistem, kekerapan dan keparahan (NCI-CTCAE). Reaksi buruk pasca pemasaran yang dikenal pasti dalam kajian klinikal juga dilaporkan. Dalam setiap kelas frekuensi, kesan yang tidak diingini dilaporkan mengikut tahap keparahan yang menurun.
Frekuensi ditakrifkan seperti berikut: sangat umum (≥1 / 10), biasa (≥1 / 100a
Jadual 1 - Reaksi buruk yang dilaporkan dalam kajian klinikal
Istilah berikut telah dikumpulkan:
Nasofaringitis dan herpes oral
b Bronkitis, jangkitan saluran pernafasan bawah, radang paru-paru dan jangkitan saluran pernafasan
c Abses, abses anggota badan, abses dubur, abses gusi, abses hati, abses pankreas, abses perineum, abses perirectal, abses rektum, abses subkutan dan abses gigi
d Kandidiasis esofagus dan kandidiasis oral
dan jangkitan selulitis dan kulit
f Kejutan sepsis dan septik
g Abses perut, sepsis perut, diverticulitis dan osteomielitis
h Mengurangkan selera makan dan anoreksia
i Dysgeusia, ageusia dan perubahan rasa
j Sindrom koronari akut, angina pectoris, angina tidak stabil, oklusi arteri koronari, iskemia miokard
k Pengurangan / anomali pecahan pelepasan
l Infark miokard akut, infark miokard, infark miokard senyap
m Kesakitan Oropharyngeal dan pharyngolaryngeal
n Stomatitis dan stomatitis aphthous
o Sakit perut, sakit perut bawah dan atas
p Perforasi gastrointestinal dan usus
q Kolesistitis dan kolesistitis alitik
r Kulit kuning, perubahan warna kulit dan pigmentasi
s Dermatitis psoriasiform, ruam pengelupasan, ruam, ruam eritematosa, ruam folikel, ruam umum, ruam makular, ruam makulo-papular, ruam papular dan ruam pruritik
t Reaksi kulit dan patologi kulit
u Patologi kuku dan perubahan warna kuku
v Keletihan dan asthenia
w Edema muka, edema dan edema periferal
x Amilase dan amilase meningkat
* Termasuk kejadian maut
Penerangan mengenai tindak balas buruk yang dikenal pasti
Jangkitan dan jangkitan: Kes jangkitan serius (dengan atau tanpa neutropenia), termasuk kes dengan hasil maut, telah dilaporkan. Kes-kes nekrotikasi fasciitis, kadang-kadang membawa maut, yang juga boleh mempengaruhi kawasan perineum telah dilaporkan (lihat juga bahagian 4.4).
Gangguan sistem darah dan limfa: Kes mikroangiopati trombotik telah dilaporkan. Dalam kes ini, penangguhan sementara SUTENT adalah disyorkan; setelah penyelesaian kejadian ini, rawatan dapat dimulakan semula mengikut budi bicara doktor yang merawat.
Gangguan sistem imun: Reaksi hipersensitiviti, termasuk angioedema, telah dilaporkan.
Gangguan sistem saraf: Beberapa kes, beberapa maut, subjek yang mengalami sawan dan bukti radiologi mengenai sindrom leukoencephalopathy posterior terbalik (RPLS) telah dilaporkan (lihat juga bahagian 4.4).
Gangguan metabolisme dan pemakanan: Kejadian kejadian hipoglikemik yang lebih tinggi telah dilaporkan pada pesakit dengan pNET berbanding pesakit dengan MRCC dan GIST. Walau bagaimanapun, banyak kejadian buruk yang diamati dalam ujian klinikal tidak dianggap berkaitan dengan rawatan kajian.
Gangguan hepatobiliari: Disfungsi hepatik telah dilaporkan dan mungkin termasuk kelainan ujian fungsi hati, hepatitis atau kegagalan hati.
Gangguan tisu kulit dan subkutan: Kes pyoderma gangren, yang umumnya dapat dipulihkan setelah penghentian rawatan, telah dilaporkan (lihat juga bahagian 4.4).
Gangguan muskuloskeletal dan tisu penghubung: Kes myopathy dan / atau rhabdomyolysis, beberapa yang berkaitan dengan kegagalan buah pinggang akut, telah dilaporkan. Pesakit yang mengalami tanda-tanda atau gejala ketoksikan otot harus dirawat sesuai dengan amalan perubatan standard.
Kes-kes pembentukan fistula, kadang-kadang dikaitkan dengan nekrosis tumor dan regresi, dalam beberapa kes dengan hasil maut, telah dilaporkan.
Kes osteonekrosis rahang telah dilaporkan pada pesakit yang dirawat dengan SUTENT, banyak di antaranya berlaku pada pesakit yang telah mengenali faktor risiko osteonekrosis rahang, terutamanya pendedahan kepada bifosfonat intravena dan / atau sejarah penyakit gigi yang memerlukan intervensi gigi invasif (lihat juga bahagian 4.4).
Melaporkan tindak balas buruk yang disyaki
Pelaporan tindak balas buruk yang disyaki berlaku setelah kebenaran produk ubat adalah penting kerana memungkinkan pemantauan berterusan terhadap keseimbangan manfaat / risiko produk ubat tersebut. Profesional penjagaan kesihatan diminta untuk melaporkan sebarang reaksi buruk yang disyaki melalui sistem pelaporan nasional. Dalam "Lampiran V .
04.9 Overdosis
Tidak ada penawar khusus untuk overdosis dengan sunitinib dan rawatan overdosis harus merangkumi langkah-langkah sokongan umum. Sekiranya ditunjukkan, penghapusan bahan aktif yang tidak diserap dapat dilakukan dengan emesis atau lavage gastrik. Mereka telah dilaporkan. Kes overdosis; di beberapa kes ini reaksi buruk yang berlaku selaras dengan profil keselamatan sunitinib yang diketahui.
05.0 HARTA FARMAKOLOGI
05.1 Sifat farmakodinamik
Kumpulan farmakoterapeutik: agen antineoplastik, penghambat protein kinase.
Kod ATC: LO1XE04.
Mekanisme tindakan
Sunitinib menghalang pelbagai reseptor tirosin kinase (RTK) yang terlibat dalam pertumbuhan tumor, neoangiogenesis tumor dan perkembangan metastatik barah. Sunitinib telah dikenalpasti sebagai penghambat reseptor faktor pertumbuhan yang berasal dari platelet (PDGFRα dan PDGFRβ), reseptor faktor pertumbuhan endotel vaskular (VEGFR1, VEGFR2 dan VEGFR3), reseptor faktor sel stem (KIT), reseptor tirosin kinase FLT3 (Seperti Fms tirosin kinase 3reseptor CSF-1R (reseptor faktor perangsang koloni (CSF-1Rdan) reseptor faktor neutrofil yang berasal dari glial (RET). Metabolit utama menunjukkan potensi yang setanding dengan sunitinib dalam ujian biokimia dan selular.
Keberkesanan dan keselamatan klinikal
Keselamatan dan keberkesanan klinikal sunitinib dikaji dalam rawatan pesakit dengan GIST yang tahan terhadap imatinib (iaitu, pesakit yang mengalami kemajuan semasa atau selepas rawatan dengan imatinib) atau tidak toleran terhadap imatinib (iaitu, mereka yang mempunyai keracunan yang ketara semasa rawatan dengan imatinib yang menghalang berlanjutannya rawatan), dalam rawatan pesakit dengan MRCC dan dalam rawatan pesakit dengan pNET yang tidak dapat dikendalikan.
Keberkesanan didasarkan pada masa untuk perkembangan tumor dan peningkatan kelangsungan hidup pada pesakit dengan GIST, kelangsungan hidup bebas perkembangan dan kadar tindak balas objektif pada pesakit MRCC dan MRCC yang sebelumnya tidak dirawat sebagai terapi dengan MRCC, masing-masing sitokin, dan pada kelangsungan hidup tanpa perkembangan untuk pesakit dengan pNET.
Tumor stroma saluran gastrointestinal (GIST)
Kajian peningkatan label terbuka awal dilakukan pada pesakit dengan GIST setelah kegagalan imatinib (rata-rata dos harian maksimum 800 mg) kerana ketahanan atau intoleransi. 97 pesakit dengan dos yang berbeza dan rejimen dos dimasukkan; 55 pesakit dirawat dengan SUTENT 50 mg mengikut jadual pengambilan ubat selama 4 minggu dan pengambilan ubat selama dua minggu (jadual 4/2).
Dalam kajian ini, median Time To Progression TTP adalah 34.0 minggu (95% CI = 22.0-46.0 minggu).
Kajian sunitinib Tahap 3 terkawal secara rawak, double-blind, plasebo dilakukan pada pesakit dengan GIST yang tidak bertoleransi atau mengalami perkembangan penyakit semasa atau selepas rawatan dengan imatinib (dos harian maksimum rata-rata 800 mg). Dalam kajian ini, 312 pesakit (2: 1) secara rawak untuk dirawat dengan 50 mg sunitinib atau plasebo, secara lisan sekali sehari mengikut jadual 4/2 sehingga perkembangan penyakit atau penarikan diri dari kajian kerana "alasan lain (207 pesakit menerima sunitinib dan 105 plasebo).
Titik akhir keberkesanan utama kajian adalah TTP, yang ditakrifkan sebagai waktu dari pengacakan hingga dokumentasi pertama perkembangan tumor objektif. Pada masa analisis interim yang ditentukan sebelumnya, TTP median dengan sunitinib adalah 28.9 minggu (95% CI = 21.3-34.1 minggu ) ketika dinilai oleh penyiasat, dan 27.3 minggu (95% CI = 16.0-32.1 minggu) ketika dinilai oleh Jawatankuasa Kajian Bebas dan secara statistik lebih unggul daripada TTP 5.1 minggu yang diperoleh dengan plasebo (95% CI = 4.4-10.1 minggu, hlm
Jawatankuasa Kajian Bebas. Perbezaan kelangsungan hidup secara keseluruhan secara statistik memihak kepada sunitinib [nisbah bahaya: 0.491 95% (CI 0.290-0.831)]; risiko kematian adalah 2 kali lebih tinggi pada pesakit di lengan plasebo daripada yang di lengan sunitinib.
Setelah analisis keberkesanan dan keselamatan sementara, atas saranan DSMB bebas, kajian itu dibutakan dan pesakit di lengan plasebo ditawarkan untuk beralih ke rawatan sunitinib label terbuka.
Sebanyak 255 pesakit dirawat dengan sunitinib dalam fasa rawatan terbuka kajian ini, termasuk 99 pesakit yang awalnya dirawat dengan plasebo.
Analisis titik akhir primer dan sekunder dalam fasa terbuka kajian ini mengesahkan hasil yang diperoleh pada saat analisis sementara, seperti yang ditunjukkan dalam jadual di bawah.
Jadual 2 - Ringkasan Titik Akhir Keberkesanan (populasi ITT)
Keselamatan rata-rata keseluruhan (OS) dalam populasi ITT masing-masing adalah 72.7 minggu dan 64.9 minggu (HR 0.876, 95% CI 0.679 - 1.129, p = 0.306) di lengan rawatan sunitinib dan lengan plasebo. Dalam analisis ini, lengan plasebo merangkumi pesakit yang secara rawak ke plasebo dan kemudian beralih ke rawatan sunitinib label terbuka.
Karsinoma sel renal metastatik (MRCC) pada pesakit yang sebelumnya tidak dirawat
Kajian Fasa 3 bertaraf rawak, multisenter, antarabangsa dilakukan untuk menilai keberkesanan dan keselamatan sunitinib berbanding interferon IFN-α pada pesakit MRCC yang sebelumnya tidak dirawat. Tujuh ratus lima puluh pesakit secara rawak 1: 1 ke lengan rawatan; menerima rawatan sunitinib pada kitaran berulang 6 minggu. Setiap kitaran terdiri daripada 4 minggu dengan 50 mg sehari secara lisan diikuti oleh 2 minggu tanpa mengambil ubat (jadual 4/2), atau dengan IFN-α diberikan secara oral subkutan pada dos 3 juta unit (MU ) minggu pertama, 6 MU minggu kedua dan dari minggu ketiga dan seterusnya pada dos 9 MU mengikut rawatan selama 3 hari tidak berturut-turut setiap minggu.
Tempoh min rawatan adalah 11.1 bulan (rentang: 0.4 - 46.1) untuk rawatan sunitinib dan 4.1 bulan (julat 0.1 - 45.6) untuk rawatan IFN- α. Kejadian serius yang berkaitan dengan rawatan (TRSAEs) dilaporkan pada 23.7% pesakit yang menerima sunitinib dan 6.9% pesakit yang menerima IFN-α. Walau bagaimanapun, kadar penghentian kerana kesan buruk adalah 20% untuk sunitinib dan 23% untuk IFN-α. Penghentian rawatan berlaku pada 202 pesakit (54%) dalam kumpulan sunitinib dan 141 pesakit (39%) dalam kumpulan IFN-α.
Pengurangan dos berlaku pada 194 pesakit (52%) dirawat dengan sunitinib dan 98 pesakit (27%) dirawat dengan IFN-α. Pesakit dirawat sehingga perkembangan penyakit atau penarikan kajian. Titik akhir keberkesanan utama adalah kelangsungan hidup bebas kemajuan (PFS).
Analisis interim yang dirancang menunjukkan kelebihan yang signifikan secara statistik untuk SUTENT berbanding IFN-α. Dalam kajian ini, PFS median untuk kumpulan sunitinib adalah 47.3 minggu berbanding 22.0 minggu untuk kumpulan IFN-α; nisbah bahaya adalah 0.415 (95% CI: 0.320-0.539, nilai p
Rawatan sunitinib dikaitkan dengan kelangsungan hidup yang lebih lama daripada rawatan IFN-α. Keselamatan keseluruhan median adalah 114.6 minggu untuk lengan sunitinib (95% CI: 100.1 - 142.9 minggu) dan 94.9 minggu untuk lengan IFN-α (95% CI: 77.7 - 117.0 minggu) dengan nisbah bahaya dari 0.821 (95% CI: 0.673-1.001; p = 0.0510 berdasarkan ujian peringkat log tidak berstruktur).
Kelangsungan hidup tanpa kemajuan (PFS) dan kelangsungan hidup keseluruhan (OS), yang diperhatikan dalam niat untuk merawat populasi (ITT) dan ditentukan oleh penilaian makmal radiologi, diringkaskan dalam jadual berikut:
Ringkasan titik akhir keberkesanan (populasi ITT)
Karsinoma sel ginjal metastatik refraktori sitokin (MRCC)
Kajian fasa 2 dilakukan dengan SUTENT pada pesakit yang mengalami refraktori sebelum terapi sitokin yang dirawat dengan interleukin-2 atau IFN-α. Enam puluh tiga pesakit menerima dos permulaan oral 50 mg sunitinib sekali sehari selama 4 minggu berturut-turut diikuti dengan tempoh rehat 2 minggu untuk menyelesaikan kursus 6 minggu penuh (jadual rawatan 4/2). Titik akhir keberkesanan utama adalah kadar tindak balas objektif (Objektif
Kadar tindakbalas (ORR)) mengikut kriteria RECIST (Kriteria Penilaian Respons dalam Tumor Pepejal).
Dalam kajian ini, kadar respons objektif adalah 36.5% (95% CI 24.7% -49.6%) dan masa median untuk kemajuan (TTP) adalah 37.7 minggu (95% CI 24.0-46.4 minggu).
Kajian mengesahkan terbuka, lengan tunggal, multisenter, untuk menilai keberkesanan dan keselamatan sunitinib dilakukan pada pesakit dengan MRCC refraktori untuk terapi sitokin sebelumnya. Seratus enam pesakit menerima sekurang-kurangnya satu dos 50 sunitinib. Mg pada kerangka skema 4/2.
Titik akhir keberkesanan utama kajian ini adalah kadar ORR. Titik akhir sekunder termasuk TTP, tempoh tindak balas (DR), dan kelangsungan hidup keseluruhan (OS).
Dalam kajian ini, ORR adalah 35.8% (95% CI 26.8% -47.5%). OS DR dan median belum dapat dicapai.
Tumor neuroendokrin pankreas (pNET)
Kajian sokongan fasa 2 berlabel terbuka, multisenter, menilai keberkesanan dan keselamatan monoterapi sunitinib pada 50 mg dos harian pada jadual 4/2 [4 minggu rawatan, cuti 2 minggu] pada pesakit dengan pNET yang tidak dapat digunakan Dalam kohort 66 pesakit dengan kanser sel pulau pankreas titik akhir tindak balas utama adalah 17%.
Kajian fasa 3 yang penting, multisenter, antarabangsa, rawak, buta ganda, terkawal plasebo mengenai monoterapi sunitinib pada pesakit dengan pNET yang tidak dapat dijalankan.
Pesakit yang diminta untuk mendokumentasikan perkembangan penyakit berdasarkan RECIST dalam 12 bulan sebelumnya secara rawak (1: 1) untuk menerima 37.5 mg sunitinib sekali sehari tanpa tempoh penarikan yang dijadualkan (n = 86) atau plasebo (n = 85) .
Titik akhir utama adalah penilaian kelangsungan hidup bebas perkembangan (PFS) pada pesakit yang mengambil sunitinib berbanding mereka yang menerima plasebo. Titik akhir lain adalah OS, peratusan ORR, hasil yang dilaporkan pesakit) dan keselamatan.
Dari sudut ciri demografi, kumpulan pesakit yang dirawat dengan sunitinib dan plasebo adalah sebanding. Di samping itu, 49% pesakit yang diberi rawatan sunitinib dan 52% pesakit yang menerima plasebo mempunyai tumor yang tidak berfungsi dan 92% pesakit di kedua-dua lengan mempunyai metastasis hati. Kajian ini membenarkan penggunaan analog somatostatin. 66% pesakit yang dirawat dengan sunitinib dan 72% pesakit yang dirawat dengan plasebo sebelumnya dirawat dengan terapi sistemik. Di samping itu, 24% pesakit dalam kumpulan sunitinib dan 22% pesakit di plasebo kumpulan menerima analog somatostatin. Kelebihan bermakna sunitinib PFS berbanding plasebo secara klinikal diperhatikan pada penilaian penyiasat. Median PFS adalah 11.4 bulan di lengan sunitinib berbanding 5, 5 bulan di lengan plasebo [nisbah bahaya: 0.418 (95% CI 0.263 , 0,662), nilai p = 0,0001]; hasil yang sama terlihat ketika penilaian tindak balas tumor, berdasarkan penerapan RECIST terhadap pengukuran tumor yang dilakukan oleh penyiasat, digunakan untuk menentukan perkembangan penyakit seperti yang ditunjukkan pada Jadual 3. A nisbah bahaya memihak kepada sunitinib diperhatikan di semua subkumpulan yang dinilai untuk ciri-ciri asas, termasuk analisis dengan jumlah terapi sistemik sebelumnya. Sebanyak 29 pesakit di lengan sunitinib dan 24 dalam kumpulan plasebo tidak menerima terapi sistemik sebelumnya; pada pesakit ini ada "nisbah bahaya untuk PFS adalah 0.365 (95% CI 0.156, 0.857), p = 0.0156.
Begitu juga, di antara 57 pesakit di lengan sunitinib (termasuk 28 dengan 1 terapi sistemik sebelumnya dan 29 dengan 2 atau lebih terapi sistemik) dan 61 pesakit di lengan plasebo (termasuk 25 dengan 1 terapi sistemik sebelumnya dan 36 dengan 2 atau lebih terapi sistemik ) "nisbah bahaya untuk PFS adalah 0.456 (95% CI 0.264, 0.787), p = 0.0036.
Analisis sensitiviti PFS dilakukan ketika PFS didasarkan pada pengukuran tumor penyiasat dan ketika semua subjek, yang disensor untuk alasan selain penamatan kajian, dianggap sebagai peristiwa PFS. Analisis ini memberikan anggaran konservatif mengenai kesan rawatan sunitinib dan mengesahkan analisis primer, menunjukkan "nisbah bahaya 0.507 (95% CI 0.350, 0.733), p = 0.000193. Kajian penting dalam NET pankreas dihentikan sebelum waktunya berdasarkan saranan Jawatankuasa Penilaian Dadah bebas, dan titik akhir utama berdasarkan penilaian penyelidik: kedua-dua keadaan mungkin mempengaruhi anggaran kesan rawatan.
Untuk menolak bias dalam penilaian penyiasat PFS, kajian pusat pengimejan diagnostik yang bebas dan buta telah dilakukan; tinjauan ini menyokong penilaian penyiasat, seperti yang ditunjukkan dalam Jadual 3.
Jadual 3 - Hasil keberkesanan dari kajian pNET fasa 3
CI = selang keyakinan, HR = Nisbah bahaya, NA = Tidak berkenaan, NR = tidak tercapai
ujian log berstrata 2 sisi tidak berstrata
b Ujian Tepat Fisher
Keseluruhan angka kelangsungan hidup tidak matang ketika analisis dilakukan. Terdapat 9 kematian di lengan sunitinib dan 21 kematian di lengan plasebo. Perbezaan yang signifikan secara statistik diperhatikan pada kadar tindak balas objektif sunitinib berbanding plasebo.
Dalam kes-kes perkembangan penyakit, pesakit diberitahu tentang perawatan yang mereka terima dan pesakit yang mengambil plasebo ditawarkan pilihan untuk mendaftar dalam studi peluasan label terbuka yang berbeza dengan sunitinib. Oleh kerana penutupan awal kajian, baki pesakit diberitahu mengenai rawatan yang mereka terima dan ditawarkan akses ke kajian lanjutan terbuka dengan sunitinib. Sebanyak 59 pesakit di lengan plasebo dirawat dengan sunitinib dalam kajian ini. lanjutan.
Hasil soal selidik mengenai Kualiti Hidup Organisasi Eropah untuk Penyelidikan dan Rawatan Kanser (EORTC QLQ-C30) menunjukkan bahawa keseluruhan kualiti hidup yang berkaitan dengan kesihatan dan lima domain fungsional (fizikal, peranan, kognitif, emosi dan sosial) dipelihara pada pesakit yang menerima sunitinib, berbanding dengan pesakit yang menerima plasebo, dengan sedikit kesan sampingan.
Populasi kanak-kanak
Agensi Ubat-ubatan Eropah telah menangguhkan kewajiban untuk menyerahkan hasil kajian dengan SUTENT dalam satu atau lebih subset populasi pediatrik untuk rawatan GIST (lihat bahagian 4.2 untuk maklumat mengenai penggunaan pediatrik).
Agensi Ubat-ubatan Eropah telah mengetepikan kewajiban untuk menyerahkan hasil kajian dengan SUTENT di semua subkumpulan populasi pediatrik untuk rawatan karsinoma pelvis ginjal dan ginjal (dengan pengecualian nefroblastoma, nefroblastomatosis, sel sarkoma, nefroma mesoblastik, medula ginjal karsinoma dan tumor rhabdoid buah pinggang) (lihat bahagian 4.2 untuk maklumat mengenai penggunaan pediatrik).
Agensi Ubat Eropah telah mengetepikan kewajiban untuk menyerahkan hasil kajian dengan SUTENT di semua subset populasi pediatrik untuk rawatan tumor neuroendokrin gastroenteropankreatik (dengan pengecualian neuroblastoma, neuroganglioblastoma, pheochromocytoma) (lihat bahagian 4.2 untuk maklumat mengenai penggunaan pediatrik ).
05.2 "Sifat farmakokinetik
Farmakokinetik sunitinib dinilai pada 135 sukarelawan yang sihat dan pada 266 pesakit dengan tumor pepejal. Farmakokinetik serupa pada semua populasi pesakit tumor pepejal yang diuji dan pada sukarelawan yang sihat.
Dalam rejimen dos 25-100 mg, kawasan di bawah kurva (AUC) dan Cmax meningkat secara berkadar dosis. Dengan pemberian harian yang berulang, sunitinib terkumpul 3-4 kali ganda dan metabolit aktif utama berkumpul 7-10 kali ganda. Kepekatan sunitinib dan metabolit aktif utamanya dapat dicapai dalam masa 10-14 hari. Pada hari ke-14, kepekatan plasma sunitinib dan metabolit aktif utamanya adalah 62.9 - 101 ng / mL dan mewakili ramalan kepekatan sasaran berdasarkan data pra-klinikal untuk menghalang fosforilasi reseptor. secara in vitro dan membawa kepada pengurangan stasis / pertumbuhan tumor dalam vivo.
Metabolit aktif utama menyumbang 23-37% daripada jumlah pendedahan ubat. Tiada perubahan ketara dalam farmakokinetik sunitinib atau metabolit aktif utama diperhatikan dengan kursus berulang sekali sehari atau berulang pada rejimen dos yang diuji.
Penyerapan
Selepas pemberian sunitinib secara oral, kepekatan puncak (Cmax) umumnya diperhatikan dalam masa 6-12 jam (Tmax) dari pengambilan ubat.
Makanan tidak mempunyai kesan terhadap ketersediaan bio sunitinib.
Pembahagian
Pengikatan sunitinib dan metabolit aktif utamanya kepada protein plasma manusia dalam ujian dalam vitro mereka masing-masing 95% dan 90%, tanpa "ketergantungan jelas pada tumpuan.
Jumlah pengedaran jelas (Vd) sunitinib adalah besar - 2.230 l - menunjukkan pengedaran ke tisu.
Interaksi metabolik
Nilai Ki yang dikira secara in vitro untuk semua isoform cytochrome (CYP) yang diperiksa (CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6, CYP2E1, CYP3A4 / 5 dan CYP4A9 / 11) menunjukkan bahawa ia tidak penting jika berlaku kerana ia tidak mungkin menunjukkan bahawa ia tidak aktif metabolisme bahan aktif lain yang dapat dimetabolisme oleh enzim ini.
Biotransformasi
Sunitinib terutama dimetabolisme oleh CYP3A4, isoform sitokrom P450, yang menghasilkan metabolit aktif utamanya, desetil sunitinib, yang selanjutnya dimetabolisme oleh isoenzim yang sama.
Pemberian bersama sunitinib dan perangsang atau perencat CYP3A4 yang kuat harus dielakkan kerana tahap sunitinib plasma dapat diubah (lihat bahagian 4.4 dan 4.5).
Penghapusan
Perkumuhan berlaku terutamanya melalui najis (61%) dan penghapusan ginjal bahan aktif yang tidak berubah dan metabolitnya mewakili 16% daripada dos yang diberikan. Sunitinib dan metabolit aktif utamanya adalah sebatian utama yang dikenal pasti dalam plasma, air kencing dan najis dan masing-masing menyumbang 91,5%, 86,4% dan 73,8%, dari radioaktiviti yang dikesan dalam sampel yang dikumpulkan. Metabolit kecil telah dikenal pasti dalam air kencing dan najis, tetapi umumnya tidak dikesan dalam plasma. Jumlah pelepasan oral (CL / F) ialah 34-62 L / jam.
Selepas pemberian oral pada sukarelawan yang sihat, separuh hayat sunitinib dan desil metabolit aktif utamanya masing-masing sekitar 40-60 jam dan 80-110 jam.
Populasi khas
Kerosakan hepatik: Sunitinib dan metabolit utamanya dimetabolisme oleh hati. Pendedahan sistemik berikutan dos tunggal sunitinib serupa pada subjek dengan gangguan hepatik ringan atau sederhana (Child-Pugh tahap A dan B) berbanding dengan subjek dengan fungsi hepatik normal. SUTENT belum dipelajari pada subjek dengan gangguan hati yang teruk (Child-Pugh tahap C).
Kajian kanser tidak termasuk pesakit dengan ALT atau AST> 2,5 x ULN (Had Atas Normal) atau jika nilai ini> 5,0 x ULN kerana metastasis hati.
Kerosakan buah pinggang: Analisis farmakokinetik populasi menunjukkan bahawa pelepasan jelas sunitinib (CL / F) tidak dipengaruhi oleh pelepasan kreatinin dalam rentang yang dipertimbangkan (42-347 mL / min). Pendedahan sistemik setelah satu dos sunitinib sama pada subjek dengan gangguan buah pinggang yang teruk ( Walaupun sunitinib dan metabolit utamanya tidak dibersihkan oleh hemodialisis pada subjek dengan ESRD, jumlah pendedahan sistemik 47% lebih rendah untuk sunitinib dan 31% untuk metabolit utamanya berbanding dengan subjek dengan fungsi ginjal normal.
Berat, status prestasi: Analisis farmakokinetik populasi menunjukkan bahawa tidak diperlukan penyesuaian dos permulaan untuk berat badan dan status prestasi Kumpulan Kerjasama Onkologi Timur (ECOG).
Jantina kekitaan: Data yang ada menunjukkan bahawa wanita mungkin mempunyai pelepasan sunitinib (CL / F) 30% lebih rendah daripada lelaki; perbezaan ini, bagaimanapun, tidak memerlukan penyesuaian dos permulaan.
05.3 Data keselamatan praklinikal
Kajian ketoksikan dos berulang pada tikus dan monyet yang berlangsung sehingga 9 bulan menunjukkan bahawa kesan organ sasaran utama adalah pada saluran gastrointestinal (emesis dan cirit-birit pada monyet); kelenjar adrenal (kesesakan kortikal dan / atau pendarahan pada tikus dan monyet, dengan nekrosis diikuti oleh fibrosis pada tikus); sistem darah dan limfa (hypocellularity sumsum tulang dan penipisan limfoid timus, limpa dan kelenjar getah bening); pankreas eksokrin (degranulasi sel-sel acinar dengan nekrosis sel tunggal); kelenjar air liur (hipertrofi acinar); sendi tulang (penebalan plat pertumbuhan); rahim (atrofi) dan ovari (pengurangan perkembangan folikel). Semua hasil berlaku dengan tahap pendedahan plasma sunitinib yang relevan secara klinikal. Kesan lain yang diperhatikan dalam kajian termasuk: pemanjangan selang QTc, pengurangan pecahan ventrikel kiri (LVEF) dan testis atrofi tubular, peningkatan sel mesangial di ginjal, pendarahan saluran gastrointestinal dan mukosa mulut, dan hipertrofi sel hipofisis anterior. endometrium) dan plat pertumbuhan tulang (penebalan epifisis atau displasia tulang rawan) berkaitan dengan tindakan farmakologi sunitinib. Sebilangan besar kejadian ini dapat dipulihkan berikutan pemberhentian rawatan selama 2-6 minggu.
Genotoksisiti
Potensi genotoksik sunitinib dinilai in vitro dan dalam vivo. Sunitinib tidak menunjukkan kesan mutagenik pada bakteria menggunakan pengaktifan metabolik yang diberikan oleh hati tikus. Sunitinib tidak menyebabkan penyimpangan kromosom struktur pada limfosit periferal manusia secara in vitro. Polyploidy (penyimpangan dalam bilangan kromosom) telah diperhatikan pada limfosit periferal manusia dalam vitro, baik dengan kehadiran dan ketiadaan pengaktifan metabolik. Sunitinib tidak menunjukkan potensi clastogenic pada sumsum tulang tikus dalam vivo. Metabolit aktif utama belum dinilai potensi genotoksik.
Kekarsinogenan
Dalam kajian 1 bulan untuk mengetahui julat dos (0, 10, 25, 75, atau 200 mg / kg / hari) di mana tikus transgenik rasH2 diberi pemeriksaan oral dengan memberi dos setiap hari dan berterusan dos ketika diberikan, pada karsinoma dosis tertinggi (200 mg / kg / hari) dan hiperplasia kelenjar Brunner duodenum diperhatikan.
Kajian selama 6 bulan dilakukan untuk menilai karsinogenisiti pada tikus transgenik rasH2 yang diberi makan dengan tiub oral dengan memberi dos yang diberikan setiap hari (0, 8, 25, 75 [dikurangkan menjadi 50] mg / kg / hari). Pada dos ≥25 mg / kg / hari diberikan selama 1 atau 6 bulan (≥7.3 kali AUC dilihat pada pesakit yang menerima dos harian yang disyorkan [RDD]), karsinoma gastroduodenal, peningkatan kejadian latar belakang diperhatikan. mukosa gastrik.
Dalam kajian 2 tahun untuk menilai karsinogenisiti pada tikus (0, 0.33, 1 atau 3 mg / kg / hari) ketika sunitinib diberikan dalam kitaran 28 hari diikuti dengan tempoh 7 hari tanpa pemberian, peningkatan didapati kejadian pheochromocytoma dan hiperplasia medula kelenjar adrenal pada tikus jantan yang telah menerima dos 3 mg / kg / hari selama lebih dari 1 tahun (≥ 7.8 kali AUC pada pesakit yang menerima RDD). Karsinoma kelenjar Brunner berlaku di duodenum pada dos ≥ 1 mg / kg / hari pada wanita, pada dos 3 mg / kg / hari pada lelaki dan hiperplasia sel mukosa terbukti pada kelenjar perut pada dos yang sama. Pada 3 mg / kg / hari pada lelaki; kejadian ini berlaku pada dos 0.9, 7.8 dan 7.8 kali AUC pada pesakit yang masing-masing menerima RDD. Kesesuaian penemuan neoplastik ini yang diamati pada tikus (rasH2 transgenik) dan kajian karsinogenisiti tikus kepada manusia yang dirawat dengan sunitinib tidak dapat dipastikan.
Ketoksikan pembiakan dan perkembangan
Tidak ada kesan terhadap kesuburan lelaki atau wanita dalam kajian ketoksikan pembiakan.Walau bagaimanapun, kajian ketoksikan dos berulang yang dilakukan pada tikus dan monyet telah menunjukkan kesan pada kesuburan wanita dalam bentuk atresia folikular, degenerasi korpus luteum, perubahan endometrium pada rahim dan penurunan berat rahim dan ovari ke tahap yang relevan secara klinikal pendedahan sistemik. Kesan pada kesuburan tikus lelaki diperhatikan dalam bentuk atrofi tubular pada testis, penurunan spermatozoa pada epididimis dan penipisan koloid pada prostat dan vesikel mani pada tahap pendedahan plasma 25 kali ganda daripada pendedahan sistemik manusia.
Pada tikus, kematian embrio-janin mengakibatkan penurunan yang signifikan dalam jumlah janin hidup, peningkatan jumlah penyerapan, peningkatan kehilangan pasca implantasi dan jumlah kehilangan keturunan pada 8 daripada 28 wanita hamil pada tahap pendedahan plasma pada 5.5 kali pendedahan sistemik pada manusia . Pada arnab, penurunan berat rahim hamil dan jumlah janin hidup disebabkan oleh peningkatan penyerapan janin, kehilangan pasca implantasi dan jumlah kehilangan keturunan pada 4 daripada 6 wanita hamil pada tahap pendedahan plasma 3 kali ganda. pada manusia. Rawatan dengan sunitinib pada tikus semasa organogenesis mengakibatkan kesan perkembangan pada dosis ≥ 5 mg / kg / hari, yang terdiri daripada peningkatan kejadian malformasi rangka janin, yang terutama dicirikan oleh pengosongan tulang belakang vertebra toraks / lumbar yang tertunda dan berlaku pada tahap pendedahan plasma 5.5 kali pendedahan sistemik manusia. Pada arnab, kesan perkembangan terdiri daripada peningkatan kejadian bibir sumbing pada tahap pendedahan plasma kira-kira sama dengan yang diperhatikan di klinik, dan bibir sumbing dan lelangit pada tahap pendedahan plasma 2.7 kali pendedahan sistemik pada lelaki.
Kesan sunitinib (0,3; 1,0; 3,0 mg / kg / hari) pada perkembangan sebelum dan selepas kelahiran dinilai dalam kajian pada tikus betina hamil. Peningkatan berat badan ibu semasa kehamilan dan penyusuan dikurangkan pada dos> 1 mg / kg / hari, tetapi tidak terdapat ketoksikan pembiakan ibu sehingga dos 3 mg / kg / hari (anggaran pendedahan> 2, 3 kali AUC yang dijumpai pada pesakit menerima penurunan berat badan keturunan diperhatikan pada dos 3 mg / kg / hari pada tempoh sebelum dan selepas penyapihan. Tiada ketoksikan perkembangan yang diperhatikan pada dos 1 mg / kg / hari (pendedahan kira-kira ≥0.9 kali AUC dilihat pada pesakit yang menerima RDD).
06.0 MAKLUMAT FARMASI
06.1 Eksipien
Kandungan kapsul
Mannitol (E421)
Natrium Croscarmellose
Povidone (K-25)
Magnesium stearat
Cangkang kapsul
Jeli
Oksida besi merah (E172)
Titanium dioksida (E171)
Dakwat
Shellac
Propilena glikol
Natrium hidroksida
Povidone
Titanium dioksida (E171)
06.2 Ketidaksesuaian
Tidak relevan.
06.3 Tempoh sah
3 tahun.
06.4 Langkah berjaga-jaga khas untuk penyimpanan
Produk ubat ini tidak memerlukan syarat penyimpanan khas.
06.5 Sifat pembungkusan segera dan kandungan bungkusan
Botol polietilena berketumpatan tinggi (HDPE), dengan penutup polipropilena, mengandungi 30 kapsul keras.
Lepuh poli (chlorotrifluoroethylene) / PVC lutsinar dengan dos unit berlubang dan dengan aluminium foil dengan lakuer meterai panas yang mengandungi 28 x 1 kapsul keras.
Tidak semua saiz pek boleh dipasarkan.
06.6 Arahan penggunaan dan pengendalian
Tiada arahan khas.
07.0 PEMEGANG KEBENARAN PEMASARAN
Pfizer Ltd.
Jalan Ramsgate
Sandwich, Kent CT13 9NJ
UK
08.0 NOMBOR KEBENARAN PEMASARAN
EU / 1/06/347/001
037192022
EU / 1/06/347/004
09.0 TARIKH KEBENARAN ATAU PEMBAHARUAN KEBENARAN
Tarikh kebenaran pertama: 19 Julai 2006
Tarikh pembaharuan terkini: 09 Januari 2012
10.0 TARIKH SEMAKAN TEKS
11.0 UNTUK DADAH RADIO, LENGKAPKAN DATA PADA DOSIMETRI RADIASI DALAMAN
12.0 UNTUK DADAH RADIO, ARAHAN TERPERINCI TAMBAHAN TENTANG PERSEDIAAN YANG LUAR BIASA DAN KAWALAN KUALITI